Содержание
Атопический дерматит (нейродермит) – хроническое кожное заболевание, сопровождающееся периодами рецидивов и ремиссий. Характеризуется интенсивным кожным зудом и сыпью. Возникает в младенческом возрасте и может сопровождать человека в течение всей жизни.
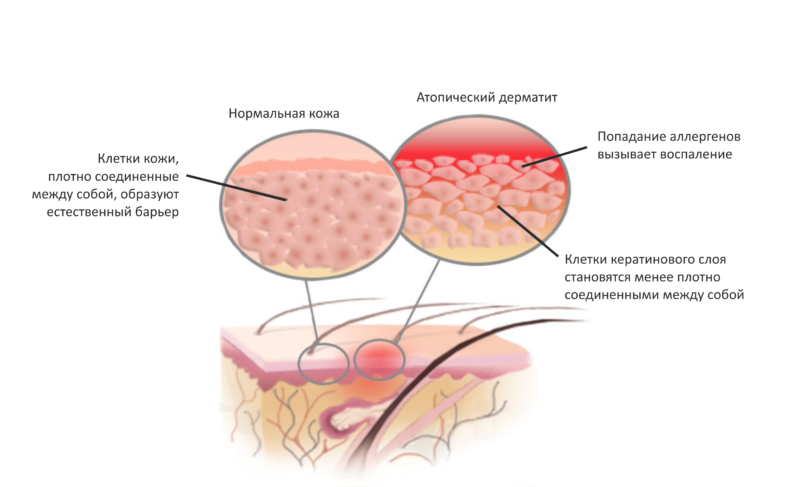
Атопия – повышенная чувствительность организма к внешним и внутренним раздражителям. При их воздействии организм отвечает неадекватными реакциями, проявляющимися в виде внешних признаков.
Причины возникновения нейродермита
Нейродермит – второе название атопического дерматита, он обостряется при нестабильной работе нервной системы: тревожных состояниях, депрессиях, нервных срывах, эмоциональных потрясениях, умственных перегрузках.
Точные провокаторы болезни до конца не выявлены, но считается, что кроме неврогенных факторов, на развитие болезни оказывают влияние генетическая предрасположенность к аллергическим реакциям и гиперчувствительность кожного покрова.
В коже с повышенной чувствительностью отмечается нарушение водного баланса, отсутствие необходимого количество жиров (липидов), понижение уровня белка, соединяющего клетки верхнего слоя эпидермиса, в результате, это облегчает проникновение внутрь кожи раздражающих веществ.
Дополнительными провоцирующими факторами болезни являются:
- обменные нарушения в организме;
- ослабление иммунитета;
- эндокринные патологии;
- неправильное питание и вредные привычки беременной (в период внутриутробного развития ребенка);
- употребление кормящей матерью аллергенных продуктов;
- влияние окружающей среды (температуры воздуха, влажности);
- чрезмерное потоотделение;
- аллергические реакции;
- неправильное функционирование желудочно-кишечного тракта;
- невротические нарушения;
- неприятие организмом некоторых лекарственных препаратов;
- инфекционные болезни;
- сосудистые заболевания.
А также иммунный ответ организма на поступление аллергенов, которыми могут являться:
- курение и табачный дым;
- пищевые продукты;
- не соответствующие средства по уходу за кожей;
- домашние животные;
- цветение растений;
- медикаментозные препараты;
- пылевые клещи и плесневые грибки;
- паровые выделения бытовой и строительной химии.
Люди, имеющие предрасположенность к возникновению болезни у себя или детей, должны стараться избегать неблагоприятных условий и влияния вредных факторов, постоянно ухаживать за кожей.
Разновидности атопического дерматита и их симптоматика
Болезнь имеет волнообразное течение с обострениями и рецидивами в зимний период. Летом наблюдается частичное или полное затухание процессов и наступление ремиссии.
Существуют несколько форм клинических проявлений.
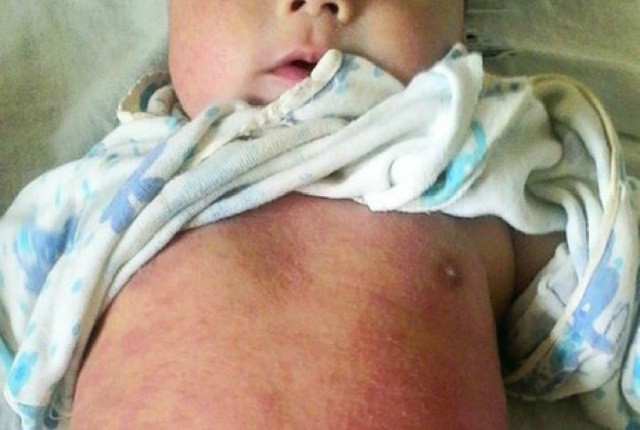
Младенческая – возникает в возрасте от 1 месяца до двух лет. В этой фазе наблюдается очаговое поражение кожи с локализацией сыпи на лице, в зоне локтей, коленей, ягодиц.
Отмечаются следующие признаки:
- увеличение лимфатических узлов;
- шелушение и сильный зуд кожи;
- возникновение пузырьков, наполненных жидким содержимым;
- присоединение грибковых и бактериальных инфекций;
- беспокойное поведение;
- нарушение сна;
- слияние пораженных зон.
Расчесывание пораженной зоны провоцирует появление корочек, ранок, растрескиваний с образованием мокнущих очагов.
Комбинация определенных факторов может привести к длительному течению болезни и переходу в другую возрастную форму. Но случается, что ребенок подрастает и заболевание проходит безвозвратно.
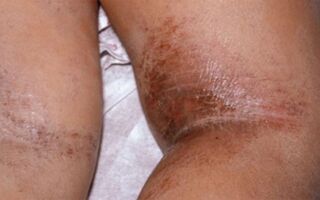
Детская – проявляется у детей от 2 до 13 лет. В этот период преобладают очаговые высыпания на шее, сгибах рук и ног, в ямках под коленями, на внешней стороне кистей.
Клинические симптомы:
- покраснение и отек кожи;
- возникновение эритематозно-сквамозной сыпи;
- утолщение кожи;
- нарушение пигментации;
- появление более четкого рисунка.
В период обострения заболевания усиливается пигментация кожи вокруг глаз, появляются дополнительные складки на нижнем веке.
Взрослая – старше 13 лет. В подростковом возрасте возможно как полное исчезновение признаков болезни, так и ее обострение с распространением на значительные площади кожного покрова (лицо, шея, кисти рук, стопы ног, зона декольте, плечи).
Симптоматика проявлений:
- лихенизация кожных покровов (срастание чешуек кожи и образование струпьев);
- гиперемия;
- уплотнение эпидермиса;
- присоединение вторичной инфекции.
Классификация нейродермита
По степени распространенности болезни существуют:
- Ограниченная форма – папулезные высыпания формируются на определенных участках и не распространяются на другие зоны. Характеризуется интенсивным зудом (более выраженным в ночное время), появлением при расчесывании пятен розового или коричневатого цвета, покрытых отрубевидными чешуйками. Увеличиваясь в размерах, они образуют очаги с отчетливо выраженным рельефом.
- Диффузная форма – появляются одиночные папулы, которые сливаются, образуя большие пятна, покрывающие значительную поверхность кожного покрова. Кожа при этом утолщается, становится сухой и жесткой. Это наиболее распространенная форма заболевания встречается у детей, часто сочетается с бронхиальной астмой, поллинозом, крапивницей.
- Диссеминированная форма – отдельные узелковые высыпания распространены по всему телу. Характеризуется длительным течением и осложнением в виде пиодермии (гнойничковых образований, вызванных стафилококковой инфекцией).
Диагностические мероприятия
Нейродермит или атопический дерматит часто дифференцируют с псориазом, различными видами дерматитов, чесоткой, экземой, лишаем.
Поэтому для идентификации болезни необходимо обратиться к дерматологу или аллергологу и провести необходимую диагностику:
- визуальный осмотр кожных покровов;
- общий анализ крови;
- кожные пробы;
- провокационные пробы (с целью выявления и устранения аллергена). Результаты обследования помогут определить необходимые способы устранения недуга.
Методы лечения
Основные цели терапии:
- Снижение воспалительных процессов и устранение кожного зуда.
- Нормализация состояния кожных покровов (улучшение метаболизма и микроциркуляции кожи).
- Лечение сопутствующих заболеваний провоцирующих возникновение атопического дерматита.
Борьба с нейродермитом заключается в комплексном лечении с использованием внутренних и внешних медикаментозных средств:
- Антигистаминных препаратов (Цитиризина, Зиртека, Зодака) – устраняют кожный зуд и снимают воспаление.
- Успокоительных средств (валерианы, пустырника, брома и других) – стабилизируют работу нервной системы.
- Иммуномодуляторов (Тимогена, Левамизола, Метилурацила) – повышают защитные функции организма, оказывают противовоспалительное, противозудное и регенерирующее воздействие на кожу.
- Витаминных препараты групп A, E и B – насыщают организм недостающими веществами.
- Сорбентов (Энтеросгеля, Полисорба) и ферментных препаратов (Мезима, Фестала) – очищают организм от токсинов и улучшают работу кишечника.
- Негормональных препаратов (Эплана, Скин-капа, Цинокапа, Гистана, Пиритиона цинка) – способствуют снижению воспалительного процесса, смягчению и увлажнению кожи, восстановлению структуры кожных покровов.
- Гормональных препаратов (Преднизолона, Дексаметазона, Флуцинара, Адвантана) – обладают мощным противовоспалительным действием. Назначают при тяжелом течении болезни краткими курсами, так как они имеют множество побочных эффектов.
- В острой фазе использование внутривенных инъекций (30% раствор тиосульфата натрия и 10% глюконата кальция) – снижают чувствительность к воздействию раздражителей.
Одновременно с медикаментозным лечением рекомендуют применение лечебных ванн (сероводородных, радоновых, с морской солью, отрубями, крахмалом), ультрафиолетовое облучение, соблюдение режима дня и правильное питание.
Самостоятельное применение лекарственных препаратов может нанести непоправимый вред здоровью и осложнить ситуацию, поэтому лечение должен назначать врач, специализирующийся в данной сфере.
Народные способы лечения
Лечение лекарственными травами в некоторых случаях может способствовать значительному облегчению состояния больного. Но перед началом использования народных средств необходимо проконсультироваться с врачом о возможности применения.
Рецепты народной медицины:
- 2 ч. л. сухих листьев и корней одуванчика залить 200 мл воды. Прокипятить 5 мин., настаивать в течение 8 часов. Пить горячим перед едой по 100 мл.
- Взять равное количество: корней лопуха большого, девясила высокого и листья грецкого ореха.
- 1 ст. л. измельченной смеси трав залить стаканом кипятка. Выдержать на водяной бане 10 мин., процедить и смазывать пораженные участки кожи.
- Измельчить свежие листья сельдерея, выдавить сок и смазывать гнойные ранки 2-3 раза в день.
- 1 ст. л. коры дуба и 1 ст. л. корня аира запарить 300 мл кипятка. Прокипятить 15 мин., и использовать в виде компрессов при воспалениях на кожном покрове.
- Ромашка аптечная (содержит эфирное масло) и в виде ванн оказывает целебное воздействие на кожу. Применять при кожных высыпаниях, нарывах, ранах. Необходимо 250 г растения залить 500 мл воды и кипятить 15 мин., после процедить и использовать для приема ванн.
- В легких случаях избавить от кожных высыпаний и зуда помогут травяные ванны. Для приготовления отвара взять по 3 ст. л. трав (ромашки, череды, шалфея) заварить кипятком и настоять 30-40 минут, после процедить и добавлять при принятии ванны.
Профилактика заболевания
Людям с повышенной чувствительностью кожи и склонностью к аллергии необходимо придерживаться некоторых рекомендаций:
- поддерживать в жилом помещении необходимую температуру и влажность воздуха;
- соблюдать режим питания с исключением продуктов, вызывающих аллергию;
- проводить ежедневную влажную уборку;
- удалить все возможные аллергены;
- ограничить использование средств бытовой химии с большой концентрацией вредных веществ;
- использовать специализированные средства по уходу за чувствительной кожей;
- применять средства индивидуальной защиты при работе с вредными веществами;
- носить одежду, прилегающую к телу из хлопчатобумажных тканей;
- следить за целостностью кожных покровов;
- избегать стрессовых ситуаций;
- работать над повышением иммунитета.
Болезнь не излечивается полностью, но правильно подобранное лечение способно облегчить состояние человека и привести к длительной ремиссии без обострений.