Содержание
Чешуйчатый лишай (он же псориаз) – хроническое воспалительное заболевание кожи, проявляющееся красноватыми прыщиками, покрытыми чешуйками. Кроме кожи болезнь также поражает суставы. Возникает у обоих полов одинаково, затрагивает около 2% населения в Европе. Чаще всего встречается у людей белой расы, меньше – у азиатского и африканского населения.
Этиология чешуйчатого лишая
Чешуйчатый лишай – воспалительное заболевание. В организме присутствует большое количество воспалительных маркеров, цитокинов, особенно TNF-α. Основа болезни – нарушение функционирования иммунной системы, при котором формируется повышенное количество цитокинов. Следовательно, речь идет об аутоиммунном заболевании.
Считается, что особый вид лейкоцитов после распознавания инородной частицы (антигена) перемещается в лимфатический узел, где функционально изменяется и размножается. Если организм снова встречается с этой частицей, он начинает формировать воспалительные маркеры. Постоянное воспаление влияет на все тело, что приводит к повышенному риску заболеваний сердца и кровеносных сосудов.
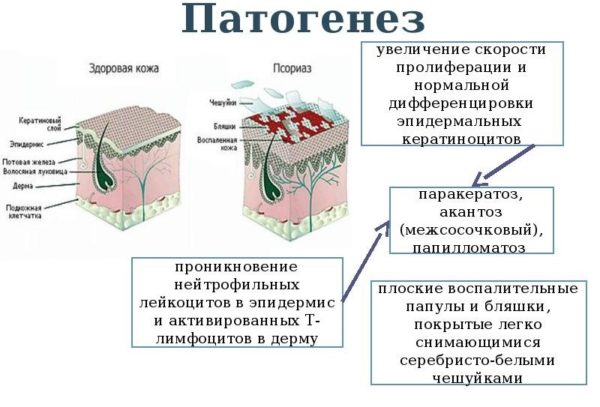
Патогенез чешуйчатого лишая
У человека, больного чешуйчатым лишаем, восстановительные процессы кожи ускорены по сравнению с обычным состоянием. Поскольку эпидермальные клетки растут очень быстро, они неправильно роговеют. Имеют розовый или красный цвет, после создания корки становятся бело-серыми.
Здоровое восстановление кожных клеток происходит примерно раз в 4 недели. Постепенно развиваясь, новые клетки заменяют старые. У человека с чешуйчатым лишаем восстановление проходит намного быстрее, раз в несколько дней. Верхний слой эпидермиса не может отмереть за столь короткое время. Так возникают слои кожи, называемые псориатическими отложениями, и возникают видимые признаки заболевания.
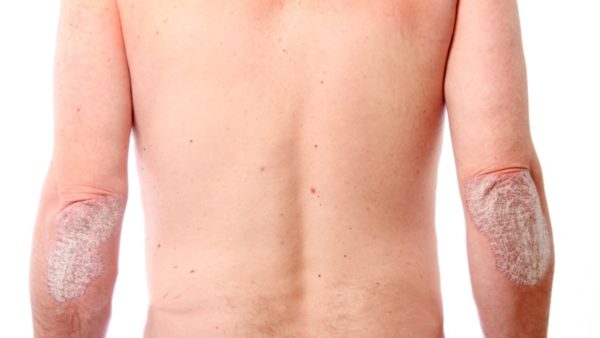
Отложения могут иметь разный размер. На ранних стадиях очаги поражения небольшие. Расположение высыпаний – голова, колени, локти, конечности, ногти, в некоторых случаях очаги распространяются по всему телу. Первые симптомы чешуйчатого лишая обычно появляются у молодых людей. Однако врачам приходится сталкиваться с заболеванием также у детей и подростков.
Симптомы и признаки болезни
Чтобы отличить чешуйчатый лишай от других кожных заболеваний, следует знать особенности течения болезни и ее характерные проявления. Первые симптомы болезни:
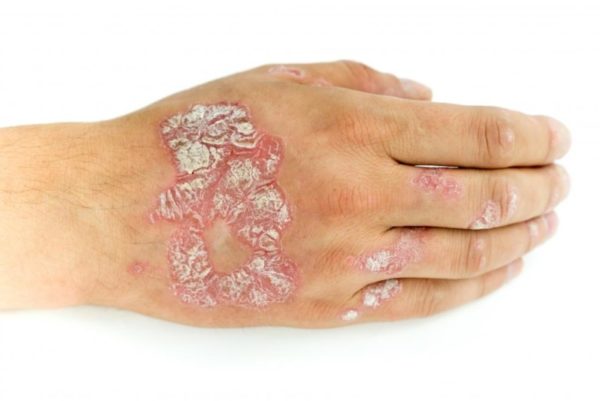
- на поверхности кожи появляется пурпурно-розовая сыпь в виде небольших прыщей, называемых папулами;
- степень поражения может увеличиться, в зависимости от чувствительности конкретного человека, сыпь может постепенно расширяться, занимая большую площадь тела;
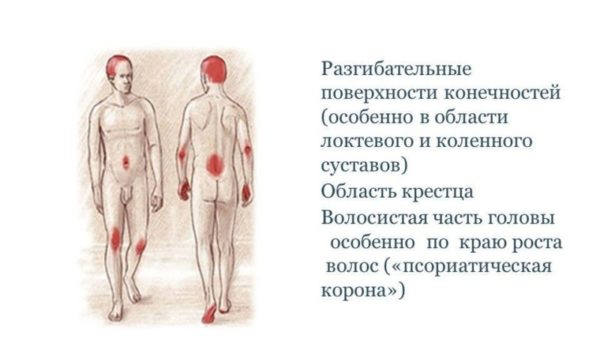
- кожная сыпь, вызванная чешуйчатым лишаем, может возникать в любом месте, в том числе на коже головы и интимных местах; наиболее распространенная локализация – на локтях и под коленями;
- красные папулы наблюдаются над поверхностью кожи, становятся шероховатыми, их поверхность неровная, чешуйки начинают отслаиваться;
- как правило, сыпь сопровождается интенсивным зудом и жжением;
- проявления поражения ногтей – изменение цвета, расщепление ногтя;
- если заболевание расположено на стопах ног или ладонях, на этих участках появляются пузырьки.
Классификация
Существует ряд факторов и характеристик, лежащих в классификации заболевания. В соответствии с ними различаются разные характеристики чешуйчатого лишая:
- размер, форма, степень поражения и развития;
- клинические проявления заболевания, состояние кожных покровов;
- расположение очагов болезни;
- тяжесть заболевания;
- воздействие климатических условий.
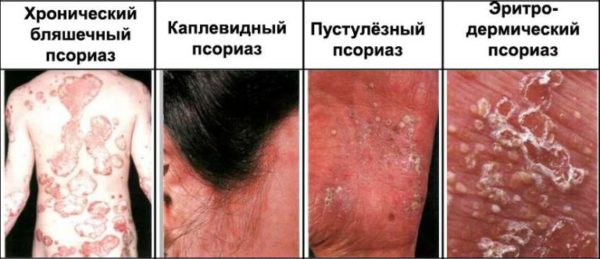
Данные критерии применяются для определения клинических типов чешуйчатого лишая, способствуют точному диагностированию заболевания, облегчают выбор индивидуального метода лечения. Различают следующие типы болезни:
- очаговый,
- инверсный,
- экссудативный,
- каплевидный,
- артропатический.
В зависимости от стадии развития классифицируются 3 формы болезни:
- прогрессивная,
- стационарная,
- регрессивная.
В зависимости от воздействия климатических условий чешуйчатый лишай делится на следующие типы:
- зимний тип: обостряется осенью, зимой;
- летний тип: симптоматика ухудшается весной, летом;
- смешанный тип: симптомы заболевания проявляются в большей или меньшей степени независимо от времени года.
Дифференциальная диагностика
Чешуйчатый лишай диагностируется дерматологом, на основании клинической картины и подтверждений гистопатологического исследования. При диагностике следует отличать заболевание от других болезней, которые приводят к появлению подобных симптомов (например, лекарственные реакции, сифилис, экзема).
Диагностические методы:
- клинические признаки – визуальный осмотр кожи;
- анализ крови – повышенное количество белых кровяных телец, повышенный антиген HLA, отрицательный ревматоидный фактор, определение мочевой кислоты, определение железа и витамина B12 при наличии анемии;
- отбор образца с патологически измененного места для биопсии поможет исключить другие причины.
Терапевтические методы при чешуйчатом лишае
Лечение заболевания включает применение следующих методов:
- местное лечение;
- системные препараты;
- биологическое лечение;
- фототерапия;
- фотохимиотерапия (PUVA).
Местное лечение
Лекарственные препараты при этом терапевтическом методе применяются только местно, непосредственно на очаг поражения. Среди средств – мази, лосьоны, гели. Местная терапия рекомендована преимущественно при легких формах чешуйчатого лишая или в стадии ремиссии. Преимущество – минимальные побочные эффекты, так как активные компоненты проникают только в кожу. Препараты, используемые для местного лечения, делятся на группы в зависимости от конкретного содержания активного вещества: ретиноиды, кортикостероиды и другие.
Системные препараты
Такое лечение рекомендовано при тяжелых формах болезни. Лекарства применяются в инъекциях или таблетках. Активные компоненты проникают в организм, поэтому риск побочных эффектов, по сравнению с местной терапией, повышается. Для смягчения возможных негативных последствий, системные препараты часто назначаются в сочетании или чередовании с другими терапевтическими методами.
При системной терапии требуется регулярное проведение исследований печени и крови, направленных на своевременное выявление возможного вреда. Среди системных препаратов – циклоспорин, метотрексат, ретиноиды.
Биологическая терапия
Этот метод основывается на использовании веществ, произведенных генной инженерией, тесно связанных с естественными молекулами, секретируемыми в теле. Эти вещества останавливают последовательность факторов, провоцирующих развитие реакции иммунной системы, поддерживающей воспаление. Компоненты, применяемые в биологической терапии, действуют непосредственно на конкретный аспект иммунной реакции.
Биологическое лечение целенаправленно противодействует иммунным механизмам, ингибируя воспаление на раннем этапе. На месте пораженных участков появляется здоровая кожа. Дополнительно лечение улучшает частоту и тяжесть сопутствующих заболеваний.
Фототерапия
Исследования показывают, что ежедневное непродолжительное воздействие солнечного света устраняет проявления чешуйчатого лишая. Доказано, что за целебные эффекты солнечного света отвечает УФ-излучение в качестве коротковолнового компонента. Есть 2 типа UVB-ламп с лечебным излучением – узкополосные и широкополосные лампы. Для улучшения результата фототерапии целесообразно одновременное использование средств с антралином или ретиноидами.
Заболевания, при которых рекомендуется фототерапия – это чешуйчатый лишай, витилиго, атопический дерматит, склеродермия и другие. Доступны лучи UVA, UVA-1, UVA-2, UVB, UBC. Применение UVA-1 – наиболее эффективный метод, потому что эти лучи проникают в кожу при минимальных ее повреждениях. Их нельзя комбинировать со сенсибилизирующими агентами (PUVA).
Фотохимиотерапия (PUVA)
Комбинация вещества псорален и UVA-компонента ультрафиолетового излучения называется PUVA. В этом методе пациент облучается с помощью UVA-излучения, принимая таблетки с псораленом или используя его локально. Точный механизм, с помощью которого PUVA подавляет симптомы заболевания, неизвестен. Считается, что псорален повышает чувствительность кожи к терапевтическим эффектам UVA-излучения.
Способы профилактики
Предотвращение чешуйчатого лишая невозможно. Единственный вариант – не рекомендованное зачатие ребенка в случае, когда у обоих родителей есть генетическое бремя, что неприемлемо. Однако можно избежать рецидива болезни:
- регулярно проводите поддерживающую терапию, состоящую из смазывания кожи, использования лечебной косметики, шампуней;
- старайтесь избегать воздействия провокационных факторов;
- соблюдайте правила здорового образа жизни – достаточно спите, занимайтесь физической активностью, здорово питайтесь;
- избегайте стрессовых ситуаций, чаще расслабляйтесь;
- сокращайте количество употребляемого алкоголя и табака – было обнаружено, что курение повышает риск образования чешуйчатого лишая и, чем сильнее зависимость, тем выше риск;
- предотвращайте инфекции; если заболели, оставайтесь дома и лечитесь;
- хорошая профилактика – это достаточное потребление жидкости, надлежащая влажность воздуха дома и на работе.
Прогноз
Чешуйчатый лишай – хроническое заболевание кожи, которое может оказать значительное влияние на качество жизни. Болезнь чаще всего характеризуется периодами ремиссии и обострения. Нужно научиться жить с болезнью и ее лечением, чтобы она минимально влияла на жизнь. При необходимости рекомендуется обратиться к психологу, возможно, к психиатру.