Содержание
Крустозная норвежская чесотка – редкая форма болезни инфекционного происхождения. За три последних века было зафиксировано и описано всего 160 случаев. С одинаковой частотой болеют и взрослые, и дети. У патологии нет расовой и половой принадлежности. В последнее время фиксируются вспышки инфекции, количество зараженных людей увеличивается, поэтому так важно знать, как начинается корковая чесотка, как развиваются симптомы и проводится лечение.
Особенности норвежской чесотки
Данная кожная патология – осложнение обычной чесотки. Оно развивается при массивном поражении, сопровождается появлением толстых образований, похожих на корки. Для него характерно длительное течение, постоянные рецидивы и отсутствие зуда.
Причины появления болезни
Толчок развитию опасной инфекции дает заражение чесоточным зуднем. Это мелкий двуполый паразит, ореолом обитания которого является кожа человека. Самец и самка клеща имеют несколько пар лапок, на передних есть присоски, при помощи них они легко крепятся к коже нового хозяина. Заражение происходит, когда на тело попадает женская половозрелая особь, она прогрызает верхний слой эпидермиса, впрыскивает в него свою слюну.
Ее экстракт растворяет клетки кожи и облегчает процесс внедрения паразита вглубь эпидермиса. Днем клещ неактивен, ночью выбирается наружу из своих тоннелей и спаривается. Мужская особь после этого погибает, самка роет новый ход и в нем откладывает свои яйца. При норвежской чесотке одновременно на теле больного человека может присутствовать до миллиона половозрелых клещей (при обычной чесотке всего 15-20 особей). Вот почему любой контакт с зараженным человеком считается потенциально опасным.
Распространению описываемой формы инфекции способствуют разные факторы. Среди них самые распространенные: беспорядочная интимная жизнь, игнорирование правил личной гигиены, проживание в маленьком помещении большого количества людей. Наиболее активно процесс развития болезни происходит на фоне соматических и психических отклонений. Поэтому чесотка норвежской формы чаще всего диагностируется:
- у людей, проживающих в домах инвалидов;
- среди пациентов психоневрологических клиник;
- детей с синдромом Дауна;
- инфантильных особ;
- больных туберкулезом, СПИДом, лепрой;
- страдающих лейкозом, лейкемией, красной волчанкой и синдромом Блума.
Заразиться можно при длительном контакте с кожей больного человека (для проникновения в эпидермис нового хозяина паразиту нужно тридцать минут). Проще «подцепить» инфекцию во время полового контакта или сна в объятиях. Клещи наиболее активны ночью, в это время суток присутствует максимальное их количество на покровах тела. Возможными считаются случаи инфицирования при прямых контактах (частые и крепкие рукопожатия, контактные виды спорта, возня детей).
Во внешней среде паразит погибает через 36 часов.
Стадии заболевания
Инфекционный процесс может длиться годами. У некоторых больных клинические проявления развиваются в течение пяти-шести месяцев, у других в течение пятидесяти лет. Проходят они в три этапа:
- Инкубационный период. Его продолжительность тоже бывает разной – от двух месяцев до 15 лет. Чем больше клещей изначально попало на кожу человека, тем короче промежуток времени между заражением и проявлением первых симптомов.
- Начало наслоения корок.
- Появление сопутствующих осложнений.
Патология имеет рецидивный характер. Она может обостряться и прогрессировать, может затухать, останавливаясь в своем развитии. В любой период больные заразны для окружающих. Они способны вызывать спорадические вспышки внутри лечебных учреждений, поэтому во время лечения пациента с чесоточным диагнозом вводятся правила карантина.
Характерные симптомы и признаки
Первые симптомы появляются после завершения инкубационного периода. Иммунитету нужно какое-то время для того, чтобы распознать «чужака» и начать на него реагировать. Так как при норвежской чесотке одновременно на теле зараженного человека присутствует огромное число паразитов, симптомы проявления болезни имеют ярко выраженный характер.
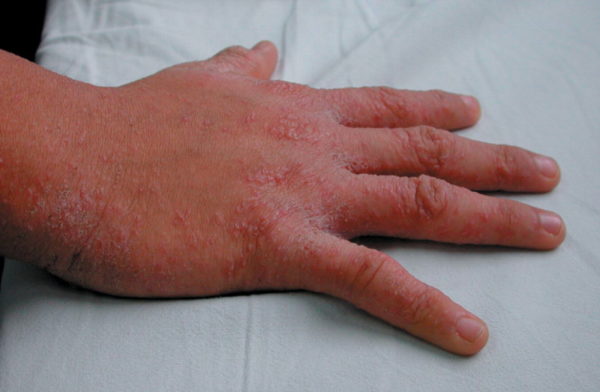
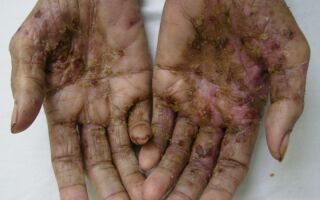
- Почти у всех больных на боковых поверхностях пальцев кистей, на обратной стороне кистей, внутри локтевых и подколенных складках, внизу живота и на ягодицах, на крайней плоти пениса у мужчин и на молочных железах у женщин появляется множество ходов – тоннелей, которые прогрызают клещи в слое эпидермиса. Они имеют извилистую форму, состоят из нескольких отрезков, каждый из которых – суточный элемент длиной до 8 мм. На начальных этапах тоннели сверху похожи на криволинейные царапины. На конце каждой – прозрачный пузырек, сквозь который просвечивается черная точка. Это сам паразит.
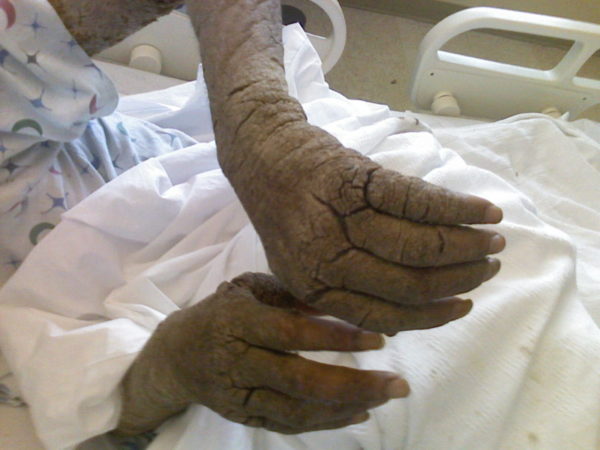
- Из-за огромного числа зудней очень быстро подобные ходы превращаются в корки или струпья, имеющие грязно-желтый цвет. Они наползают один на другой. Толщина каждого 3 см. Поверхность струпьев может быть гладкой или шершавой, покрытой морщинками. Если ногтем отодрать пластику, образуется мокнущая эрозия. Так как кожа под ней очень тонкая, любое прикосновение приводит к небольшому кровотечению.
- Кожные покровы постепенно становятся сухими, горячими и толстыми, корки сливаются, превращая верхний слой эпидермиса в твердый панцирь. Он весь сверху покрывается грубыми морщинами. Между слоями панциря находится огромное число клещей (до двух сотен на одном квадратном сантиметре).
- От больного человека исходит постоянно кислый запах (как пахнет дрожжевая опара).
- Волосы тускнеют и теряют свой блеск.
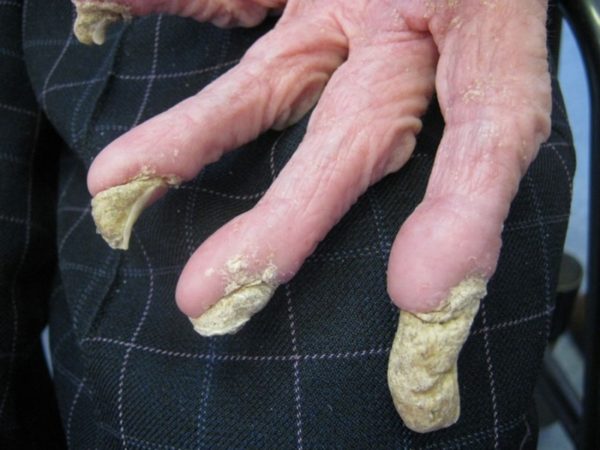
- Видоизменяются ногтевые пластины. Они утолщаются, становятся рыхлыми и ломкими. По внешнему виду поражение походит на грибковую инфекцию.
Кроме этого, отмечается воспаление всех лимфатических узлов.
Причины отсутствия зуда
Только у половины больных наблюдается наличие аллергической реакции со стороны кожи. Инфекционисты отсутствие зуда объясняют несколькими причинами:
- Высокая слабость иммунной системы, она просто не в состоянии реагировать на внедрение чужеродных агентов.
- При формировании струпьев нарушается передача нервных импульсов.
- Деградация тканей мышц и миопатия приводит к тому, что больной просто не имеет возможности почесать зудящее место, это фиксируется в головном мозге.
- Низкая чувствительность кожи.
Отсутствие зуда затрудняет постановку диагноза. Для его подтверждения нужны три составляющие: наличие перечисленных выше клинических проявлений, данные эпидемиологического характера (подтверждающие возможный контакт с зараженным человеком), результаты некоторых лабораторных тестов.
Методы диагностики
Чтобы точно определить норвежский тип чесотки, необходимо выполнить развернутый биохимический анализ крови. На течение инфекции указывает увеличение количества лейкоцитов, эозинофилов и СОЭ.
Далее врач обязательно производит биопсию пораженных участков с последующим микроскопированием. В них удается обнаружить огромное количество характерных тоннелей, наличие яиц клещей и их личинок. Послойный соскоб роговых тканей помогает дифференцировать норвежскую чесотку от экземы, псориаза, осложненной пиодермии.
При подтверждении диагноза больного госпитализируют.
Терапевтическое лечение чесотки
Лечение считается эффективным только на начальных этапах болезни, запущенные формы нередко приводят к возникновениям осложнений со стороны сердечно-сосудистой системы и к летальным исходам.
Терапевтические мероприятия охватывают два направления: больному одновременно удаляют с тела струпья и проводят мероприятия, направленные на уничтожение клещей. Реализовать поставленные цели позволяют три группы медицинских препаратов:
- средства на основе бензилбензоата;
- мази на основе серы;
- спреи против паразитов.
Существуют общие рекомендации по избавлению от болезни. Лечиться от норвежской чесотки нужно всем, кто проживает под одной крышей с больным человеком, делать это необходимо одновременно. Втирать растворы и мази в пораженные участки кожи лучше голыми руками. Чаще всего первыми поражаются именно кисти рук, поэтому обрабатывать их нужно в первую очередь.
Важно сразу больному очень коротко подстричь ногти. В процессе лечения в определенные периоды нужно менять постель и белье госпитализированного человека, все вещи кипятить в течение пятнадцати минут в порошковом растворе, а потом после стирки белье и одежду нужно обязательно гладить горячим утюгом. Обработке подлежат все ткани, которые соприкасаются с кожей пациента. Если дезинфекция проводится некачественно, становится возможным повторное заражение.
Перечисленные мероприятия проводятся исключительно медицинским персоналом в условиях лечебного стационара.
Обзор современных препаратов от чесотки
Лечение начинается с обработки пораженных участков кожи мазями на основе серы и салициловой кислоты. Они помогают размягчать твердый панцирь и снимать все корки. После этого используются акарицидные (противоклещевые) эмульсии или аэрозоли.
Средства на основе бензилбензоата продаются в виде 10% эмульсии (для детей) и 20% раствора для взрослых. По консистенции и по виду они похожи на молоко. Подобные препараты не имеют запаха, после нанесения быстро впитываются в пораженные участки. Обработка кожи проводится в первый день госпитализации пациента, а потом на четвертый день лечения. Для однократной процедуры необходимо использовать 100 миллилитров эмульсии. Лекарство наносится на кожу и оставляется на двенадцать часов. После этого больного моют с мылом и меняют ему все белье. Мытье тела и смена нательного, постельного белья производится и до применения противоклещевых препаратов.
Обработке мазями подвергаются все поверхности тела (и здоровые, и пораженные участки). У некоторых больных после применения средств на основе бензилбензоата усиливается зуд. Этот симптом не означает появление побочных эффектов. Таким образом организм реагирует на увеличение токсинов, формирующихся в момент массовой гибели зудней. Поэтому лечение нужно обязательно продолжать. Для облегчения состояния пациенту могут быть выписаны антигистаминные препараты второго и третьего поколения, а также стероидные средства, позволяющие быстро купировать воспалительные процессы.
Если подобное лечение не помогает улучшить динамику болезни, больному для втирания в кожу используется 60% гипосульфит натрия или 6% раствор соляной кислоты. Обработка кожи этими лекарствами может спровоцировать развитие контактного дерматита.
В последнее время дерматологи при лечении норвежской чесотки предпочитают использовать аэрозоль «Спрегаль». Это препарат нового поколения, его применение позволяет получать стойкую положительную динамику. В инструкции, приложенной к нему, написано, что для достижения нужного эффекта достаточно произвести однократную обработку тела, но в России практикуется схема, предполагающая двукратное использование аэрозоля: в первый и на четвертый день лечения.
Спрей «Перметрин» обладает схожим действием. Начиная со второго дня после первой обработки тела, становятся видны положительные результаты. Терапевтический эффект очень высокий, но данное лекарство нельзя использовать для лечения грудных детей, беременных и кормящих грудью женщин. Для этой категории лиц результативным акарицидным средством считается мазь «Линдан». Курс применения – три дня.
Параллельно с основным курсом обязательно проводится терапия, направленная на повышение защитных сил организма. Больному назначаются иммуномодуляторы, витаминные комплексы, минеральные добавки. Народные средства дают хороший результат только в процессе осуществления реабилитационных мероприятий. Совершенно безопасными и полезными с этой точки зрения врачи считают ванночки с отварами аптечной ромашки, шалфея и календулы.
Способы личной профилактики
Препятствовать распространению норвежской чесотки помогает личная и общественная профилактика. Каждый из нас должен усвоить ряд несложных правил, позволяющих предотвратить распространение инфекции внутри одной семьи. Важно:
- Пользоваться только личным полотенцем, своей мочалкой, носить только свое нательное белье. Регулярно менять его и свою постель, стирать вещи при температуре не ниже 70 градусов, а потом проглаживать их горячим утюгом.
- Ежедневно купаться, мыть руки с мылом.
- В случае контакта с зараженным человеком полезно сразу сделать разовую обработку всего тела противопаразитарными мазями или спреями, снять с себя всю одежду постирать ее отдельно от белья других членов семьи (а лучше прокипятить ее), а потом прогладить с паром. Если нет такой возможности, можно вывесить одежду на улицу и оставить ее там на пять дней. Живые клещи вне организма хозяина погибают в течение 36 часов.
Если заражения избежать не удалось, при появлении первых симптомов необходимо немедленно обращаться за консультацией к дерматологу.
Общественная профилактика
Вспышки норвежской чесотки фиксируются в местах скопления людей, неспособных себя полноценно обслуживать (больницы, интернаты для инвалидов, дома престарелых, детские сады). Известны случаи заражения спортсменов, занимающихся контактными видами спорта. Для предотвращения распространения инфекции проводится общественная профилактика заболевания.
- Осуществляется выявление зараженных людей, устанавливаются все их контакты, сразу же оповещаются о случаях инфицирования органы санитарного надзора.
- Выполняются профилактические осмотры лиц, находящихся в группе риска.
- Считается обязательной изоляция больного и незамедлительное начало лечения.
- Предполагается ограничение контакта больного человека с окружающим миром до полного излечения.
- Все личные вещи подвергаются дезинфекции.
- За теми, кто общался с больным норвежской чесоткой, организуется постоянное наблюдение.
Соблюдение таких профилактических мер позволяет предупреждать распространение заразы.
Возможные осложнения болезни
Прогнозы на заболевания напрямую зависят от того, как рано было предпринято адекватное лечение. Если вовремя не начать интенсивную терапию, становится возможным появление нежелательных осложнений. В их числе:
- бактериальная инфекция;
- микробная экзема;
- гломерулонефрит, вызванный стафилококками;
- инфекционные дерматиты.
Острая ревматическая лихорадка и присоединение гнойной инфекции могут спровоцировать летальный исход. Если лечение подобрано неправильно, корками покроется все тело, под ними практически всегда начинают размножаться гноеродные бактерии. Их проникновение в общий кровоток заканчивается смертью пациента.