Содержание
Пиодермия – это общий термин, который объединяет целый ряд заболеваний, вызывающих гнойное поражение кожного покрова. Спровоцировать их появление могут разные факторы. Но патология может развиться только на фоне снижения иммунитета. В едином нормативном документе, позволяющем вести учет заболеваемости, все они объединены и имеют общий код. По МКБ (международной классификации болезней) пиодермия находится в разделе «Инфекции кожи и подкожной клетчатки» L08.8.
Этиологические факторы
Возбудители пиодермий – гноеродные кокки. Они являются частью условно-патогенной микрофлоры кожи. Группируются в основном в устье фолликулов, в протоках сальных желез или на слизистой носоглотки. Обнаружить их можно у половины здорового населения. Хороший иммунитет не дает стафилококкам и стрептококкам активно размножаться. Но при наличии определенных факторов провокаторов и травм кожи развивается инфекция с характерными клиническими симптомами.
Основные причины пиодермии можно разделить на две большие группы: эндогенные, зависящие от процессов, проходящих внутри организма, и экзогенные, продиктованные обстоятельствами извне.
К эндогенным факторам относятся:
- обострение хронических заболеваний;
- нарушения работы желудочно-кишечного тракта и печени;
- эндокринные патологии;
- гиповитаминоз;
- вегето-сосудистая дистония;
- иммунодефицитные состояния;
- повышенная потливость;
- длительный прием цитостатиков и иммунодепрессантов.
К экзогенным факторам относятся:
- мелкие травмы кожи (порезы, ссадины, расчесы, трещинки);
- несоблюдение элементарных правил личной гигиены;
- несбалансированное питание;
- плохая экология;
- слишком большая влажность воздуха;
- вредные привычки.
Лечение пиодермии должно начинаться с устранения причины заболевания.
Виды пиодермии
Существует много форм пиодермии. По этиологическому принципу различают две большие группы: стафилодермию и стрептодермию. У каждой – свои разновидности.
Особенности клинической картины первой группы отображает следующая таблица.
| Название патологии | Зона поражения | Клинические проявления | Особенности терапии |
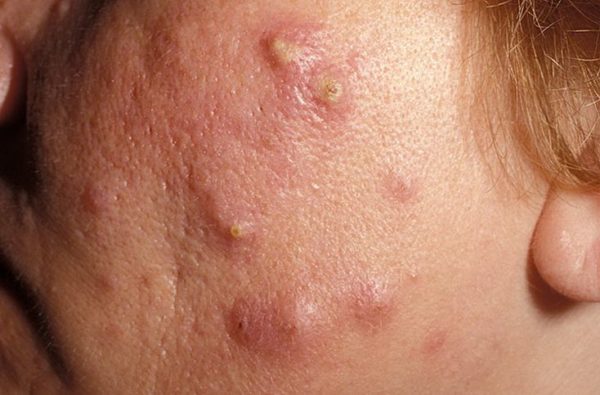
| Остиофолликулит | Область верхнего участка волосяной луковицы или сальная железа. Сосредоточение образований сводится к области лица, шеи. Они могут образовываться на бедрах и на голенях. | На теле появляются мелкие единичные или множественные поверхностные гнойнички, которые не сливаются друг с другом. Их формирование вызывает умеренную болезненность, она усиливается при давлении пальцем на пораженный участок. Каждая пустула имеет конусообразную форму. Внутри гнойное содержимое. Ровно по центру располагается волос. Пустула по мере созревания гноя не растет, не увеличивается в диаметре. В течение некоторого времени она просто подсыхает, сверху покрывается корочкой. Когда та отпадает, образуется красное пятно. Отсутствие своевременной терапии может привести к проникновению гноя в более глубокие слои кожи. Тогда развивается глубокий фолликулит. | Проводится в амбулаторных условиях, гнойники обрабатываются антисептическими растворами (борным или салициловым спиртом), потом на них накладывается аппликация с любой антибактериальной мазью (тетрациклиновой или колимициновой). При глубоких поражениях не менее двух раз в сутки нужно накладывать компрессы с ихтиоловой мазью. В случае появления множественных нарывов, папулы нужно вскрывать, а потом обрабатывать 3% перекисью водорода. Местные антибиотики в этом случае накладываются после подсыхания ранок. При хроническом течении подключаются инъекции сильных антибиотиков и сульфаниламидов, проводится иммунотерапия |
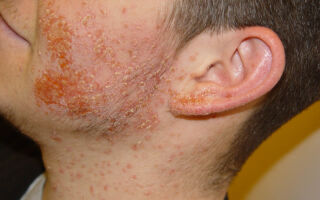
| Стафилококковый сикоз | Кожа на лице в области бороды и усов, внутренняя сторона крыльев носа, в редких случаях поражаются брови и подмышечные впадины. | В воспалительный процесс вовлекается верхняя треть волосяной луковицы. На коже появляются рецидивирующие высыпания, имеющие по окружности воспалительный инфильтрат. Он приводит к формированию уплотнения кожного покрова, который приобретает синюшный цвет. Гнойнички вскрываются самостоятельно, потом подсыхают, поверх них формируется гнойная корка. Другие клинические проявления отсутствуют. У некоторых больных отмечается появление незначительного зуда или легкой болезненности. Патология затягивается на месяцы и даже годы, периоды ремиссии сменяются обострениями. | До недавнего времени любая терапия была малоуспешной, с появлением антибиотиков широкого действия обострения удается быстро купировать. В виде инъекции больным назначается «Террамицин», «Синтомицин» или «Биомицин». Параллельно с этим осуществляется местная терапия. В виде компрессов и аппликаций накладываются кремы и мази, обладающие бактерицидным действием (ихтиол, салициловая кислота, Нафталан). Больному запрещают бриться и мыть лицо. |
| Эпидермическая пузырчатка новорожденных | Животик, спинка, ягодицы, конечности. В очень редких случаях отмечается поражение кожи ладошек и ступней. | Первые проявления появляются на седьмой день от рождения. Малыш становится беспокойным, у него отмечается повышение температуры тела. Потом на тельце грудничка формируются многочисленные пузыри, имеющие разные размеры. Внутри – мутное содержимое. Верхняя часть пузырей – дряблая тонкая кожа. Пузырьки стремительно увеличиваются в размерах. При вскрытии из них выливается гной, образуется большая открытая язва. Она со временем затягивается коркой серозно-гнойного типа. Появление пузырьков происходит толчкообразно, формирование пузырьков сопровождается зудом. Патология протекает без осложнений, через пять недель проходит. | Ранки после вскрытия пузырей обрабатываются антисептиками и антибактериальными мазями. Для снятия зуда используются антигистаминные средства. |
| Фурункулы | Там, где растут волосы | Фурункул формируется тогда, когда стафилококк попадает внутрь волосяной луковицы. Его активное размножение дает старт развитию гнойно-воспалительных процессов. Формирование чирья проходит в несколько этапов. Сначала на коже появляется покраснение, потом возникает отечность, под ней образуется уплотнение. Одновременно с этим происходит умерщвление волосяной сумки и окружающих ее тканей. Некротические частички, смешиваясь с гноем, дают толчок созданию стержня. Интенсивность воспалительного процесса нарастает, появляется сильная боль. Она усиливается во время движения. У некоторых больных отмечается на данном этапе сильное повышение температуры тела, многие жалуются на появление головных болей, головокружения, легкой тошноты. Подобные проявления продолжаются до тех пор, пока нарыв не прорвется и гной не выльется наружу. После на месте фурункула образуется рана, похожая на кратер вулкана. Она затягивается, оставляя рубец. | На стадии уплотнения гнойник обрабатывается салициловым спиртом. Потом, когда нарыв начнет созревать, к пораженному участку прикладывается ихтиоловая мазь. Она снимает воспаление и ускоряет процесс созревания чирья. Когда нарыв созреет, и гной полностью вытечет, нужно использовать мази, в составе которых есть антибактериальные компоненты. Предварительно ранка обрабатывается любым жидким антисептиком. Ускорять процесс заживления помогают процедуры физиотерапии. |
| Карбункулы | Там, где растут волосы, преимущественно на задней поверхности шеи, на лице, на лопатках, на пояснице и на ягодицах. | Поражаются сразу несколько волосяных луковиц, расположенных по соседству. Развивается воспаление, оно приводит к образованию обширного некроза. В процесс вовлекаются более глубокие слои дермы и подкожно-жировая клетчатка. В отдельных случаях дно карбункула может доходить до мышц. У больных с диабетом в анамнезе, у пожилых людей патология развивается по злокачественному сценарию и приводит нередко к сепсису. Изначально карбункул – несколько бугорков инфильтратов. Постепенно они увеличиваются в размерах и сливаются в единый инфильтрат шаровидной формы. Он имеет большие размеры (может быть с детскую ладошку), окраска кожи синюшная, на ощупь она горячая. Созревание карбункула занимает 8-12 дней. Процесс вызывает резкое повышение температуры тела до 40 градусов и сопровождается ярко выраженными симптомами интоксикации. Созревание гнойника приводит к образованию нескольких пустул. При их вскрытии на поверхность кожи выливается большое количество гноя. Открывается огромная язва, которая очень долго затягивается. На ее месте образуется грубый рубец. | Медикаментозная терапия осуществляется только на начальных этапах созревания карбункула. Его поверхность обрабатывается жидким антисептиком, после поверх накладывается асептическая повязка. Боль купируется обезболивающими препаратами. Стадия образования некротической реакции лечится хирургическим путем. Операция производится под местной анестезией, карбункул рассекается скальпелем, из него удаляются все нежизнеспособные ткани, затем внутрь вставляется тампон, предварительно смоченный в гипертоническом растворе натрия хлорида. Ускорять процесс затягивания раны после вскрытия помогают процедуры физиотерапии (УВЧ и ультрафиолетовое облучение). |
| Гидраденит | Воспаляются апокринные потовые железы, сосредоточенные в подмышечных впадинах, часто характерные проявления появляются и на мошонке, в паховой и околопупочной области. | Сначала на месте поражения возникает сильный зуд, потом формируются небольшие красно-синие узелки. При надавливании они провоцируют появление умеренной болезненности. Постепенно узелки увеличиваются в размерах, по форме становятся похожими на грушу. Они имеют плотную консистенцию. Пальпация позволяет обнаружить спаивание узелков с верхним слоем кожи. Увеличиваясь в размерах, некоторые узелки сливаются, образуя плоский, похожий на диск инфильтрат. Подобный процесс вызывает сильную боль, которая не утихает в состоянии покоя. Она свидетельствует о созревании гидраденита. Больной в это время испытывает общее недомогание. У него отмечается повышение температуры тела. На завершающей стадии центр уплотнения вскрывается, из него выливается содержимое, по консистенции напоминающее сметану. Некротический стержень отсутствует, поэтому на месте образования образуется неглубокая рана. Она быстро затягивается, на ее месте появляется втянутый рубец. | Для предупреждения распространения инфекции на соседние потовые железы необходимо на начальных этапах обрабатывать уплотнения борным или салициловым спиртом. Больному назначается антибактериальная терапия. Осуществляется целый ряд мер, направленных на укрепление иммунитета (диета, прием витаминов и иммуномодуляторов). Для ускорения созревания гидраденита применяется ихтиоловая лепешка (мазь смешивается с мукой), сухое тепло и УВЧ. Вскрытие плотных узелков может производиться только хирургическим путем в стационаре под местной анестезией. |
Стрептодермия
Группа гнойных контагиозных заболеваний, возбудителем которых являются стрептококки, имеет одну особенность: при их развитии формируются фликтены – полости, образующейся в гладком слое эпидермиса, имеющие тонкую дряблую покрышку. Внутри нее гной или гнойно-серозное содержимое.
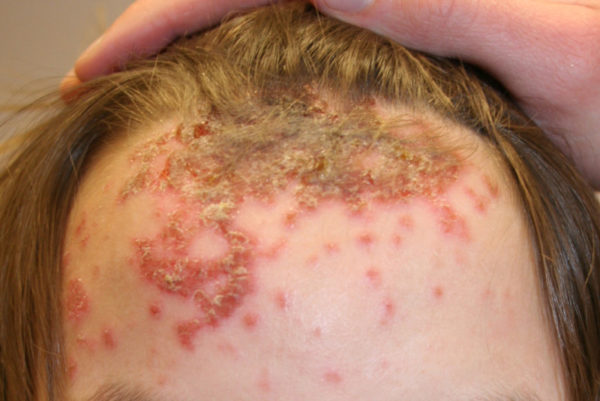
К таким патологиям относится:
- стрептококковое импетиго;
- импетиго буллезное;
- вульгарная экзема.
Особенности клинической картины представлены в следующей таблице.
| Название | Зона поражения | Клиника | Особенности лечения |
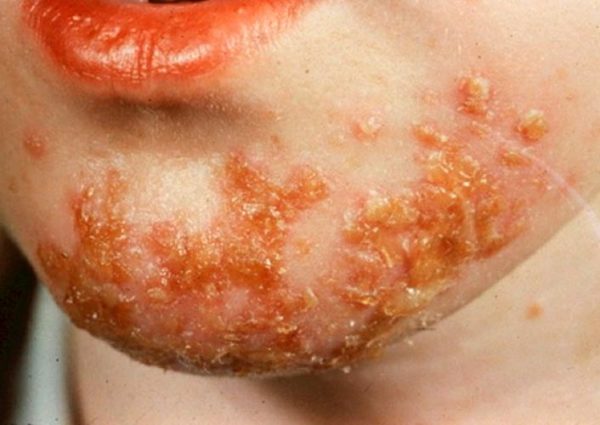
| Стрептококковое импетиго | Локализуется преимущественно на лице, туловище, боковых поверхностях рук и ног. За счет самоинфицирования патология быстро распространяется и захватывает новые участки. | Изначально на пораженных участках появляются напряженные пузырьки, заполненные прозрачной жидкостью, потом они увеличиваются в размерах, сливаются друг с другом и становятся дряблыми. Жидкость внутри них мутнеет и превращается в гной. Постепенно высыпания самостоятельно подсыхают, сверху образуются желто-серые корочки. Некоторые из них вскрываются, обнажая эрозию. Она затягивается буроватой корочкой. После ее отпадения остается сиреневое пятно с розовым отливом. Постепенно цвет выравнивается и на поверхности пораженного участка не остается. никаких следов | Ежедневно по два раза в день пораженные участки обрабатываются дерматол-ихтиоловой пастой, синтомициновой эмульсией, желтой или белой мазью, в составе которой есть ртуть. Если местная терапия не дает положительных результатов, и инфекция распространяется дальше с поражением новых участков, назначаются парентерально препараты из группы пенициллинов. Для предотвращения распространения высыпаний здоровые участки кожи смазываются 70% спиртом. Умываться и купаться запрещено до полного излечения. |
| Импетиго буллезное | Появляется в месте активизации экзогенного фактора, преимущественно в области кистей, голеней и стоп. | Начинается с появления больших пузырей напряженного типа, диаметром от 2 см. Кожа вокруг них отекает. Высыпания формируются на фоне лимфаденита или лимфагита. Больной испытывает сильную слабость, у него повышается температура тела, развиваются признаки лихорадки. Отличительная особенность клиники – мономорфность процесса образования булл. Передается инфекция контактно-бытовым путем. | Местная терапия начинается с прокола буллы и удаления ее содержимого с последующей обработкой фукорцином. После на пораженные участки накладываются аппликации с мазями, в составе которых содержатся антибактериальные компоненты. Если такая схема не помогает, подключаются полусинтетические пенициллины в виде инъекций. Для детей дозировка рассчитывается с учетом возраста ребенка и массы его тела. |
| Вульгарная эктима | У взрослых на туловище, на бедрах, в области колен | Глубокая форма поражения, фликтена имеет гнойное содержимое с примесями крови. Со временем образование подсыхает, поверх него образуется толстая корка. При ее вскрытии обнаруживается язва. Чаще появляется единичный очаг поражения, у людей с ослабленным иммунитетом могут одновременно образовываться сразу несколько эктим. Патология имеет затяжное течение. Инфекция передается через личные вещи больного, заражение происходит только при наличии микротравм кожного покрова и низкого уровня иммунитета | Основной упор делается на устранении гнойных язв. План лечебного протокола выбирается в индивидуальном порядке: учитывается тяжесть патологии. При наличии единичного поражения производится хирургическая чистка с последующим наложением компрессов с применением дезинфицирующих средств (эмульсией стрептоцида или мазью «Левомиколь»). Хорошие результаты показывает применение бальзама Шестаковского. При наличии множественных очагов поражения больному прописывается комплексная терапия с применением антибиотиков широкого спектра действия и общеукрепляющих препаратов. Подбор средств осуществляется на основании бактериологического исследования, позволяющего определять чувствительность возбудителя к антибактериальным препаратам. |
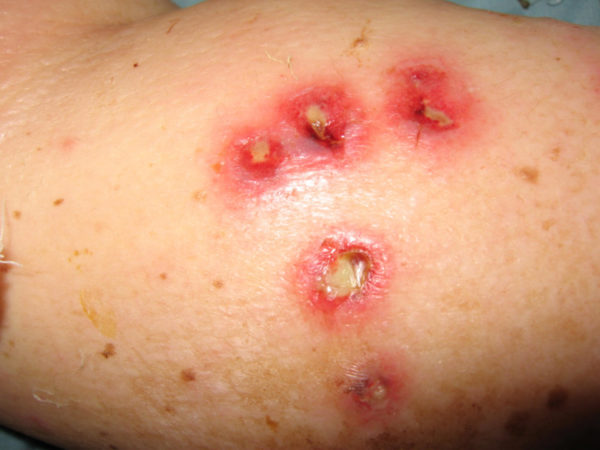
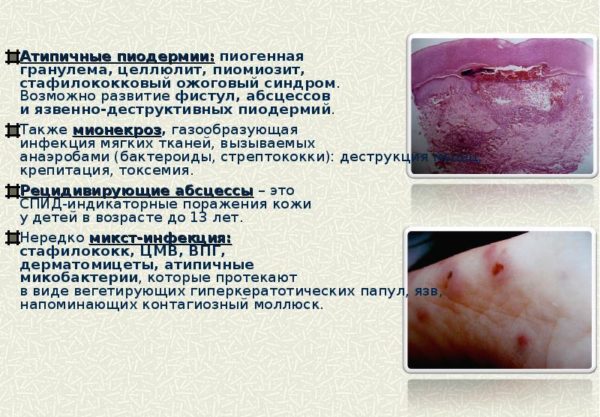
Атипичные формы пиодермий
В эту группу входят редкие хронические формы пиодермий. В большинстве случаев они выявляются у взрослых, в анамнезе которых есть наличие иммунодефицитных состояний, высокая чувствительность кожного покрова к различным внешним раздражителям, резистентность к антибактериальной терапии.
Чаще всего диагностируются три атипичные формы пиодермий:
- хроническая язвенная (и как подформа шанкриформная);
- язвенно-вегетирующая:
- абсцедирующая (и как подформа инверсные конглобатные угри).
Зависимости между формой патологии и возбудителем болезни нет. Развитие заболеваний связано не с инфекционным фактором, а с состоянием и выраженностью иммунодефицита. Начинается патологический процесс с обычной пиодермии, потом она переходит в хроническую форму. Ее клиника напоминает глубокие микозы или туберкулез кожи. Вегетирующая дифференцируется с Mycosis profunda, с Bromoderma и с Iododerma. Диагноз ставится на основании гистологических и микробиологических анализов.
Хроническая язвенная
Осложнение стрептококкового буллезного импетиго или эктимы. Они постепенно превращаются в язвенные образования, окруженные со всех сторон плотным слоем воспалительного инфильтрата. Со временем он некротизируется, распадается, процесс этот распространяется по периферии. Две язвы, расположенные рядом, сливаются и превращаются в огромный очаг неправильной формы. Его края по текстуре похожи на сдобное тесто. Пальпация приводит к болезненности. Дно заполнено гнойным содержимым. В течение года образование расползается, а потом его рост прекращается, мертвая ткань отторгается, начинается медленный процесс рубцевания.
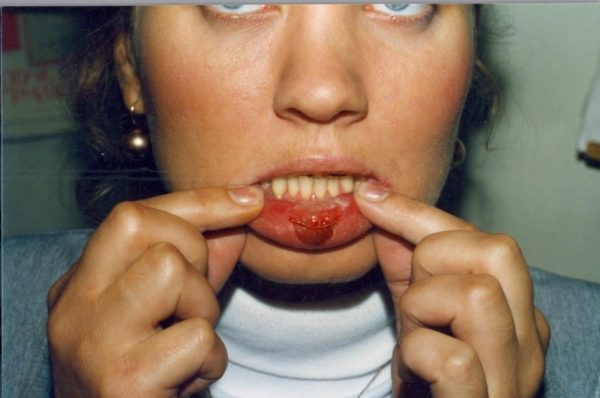
Шанкриформная пиодермия
Была выделена в отдельную группу по причине ее сильного внешнего сходства с первичными проявлениями сифилиса. Чаще всего очаги поражения появляются на губах, на веке, на носу, на гениталиях. Эрозия – единичное образование, она имеет круглую форму, в диаметре может разрастаться до двух сантиметров. Пальпация позволяет обнаружить в центре малоболезненное уплотнение, окружающие кратер ткани имеют нормальную окраску. Внутри скудное гнойно-серозное содержимое. Внешне отличить пиодермию от твердого шанкра сифилиса невозможно, поэтому диагноз ставится на основании серологической диагностики.
Язвенно-вегетирующая форма пиодермии
Чаще всего вегетирующая форма выявляется у мужчин в возрасте от 40 до 60 лет. Заболевание возникает как осложнение хронического фолликулита или стрептококкового импетиго. У больного на ногах, руках, волосистой части головы, в подмышечных впадинах и на лобке образуются вялые грануляции, которые постоянно воспроизводят гнойное содержимое. Поэтому от человека исходит неприятный гнилостный запах.
Их количество увеличивается, грануляции преобразуются в язвы. В их глубине находятся гнойные полости, а по бокам пустулы с гноем. Язва со временем расползается, покрывается коркой, в процесс вовлекаются все кожные слои и подкожные мышцы. В тяжелых случаях вегетирующая пиодермия затрагивает и кости. Больной испытывает сильные боли, он становится раздражительным, вялым, теряет сон. Завершаются патологические процессы образованием рубцов. Язвенно-вегетирующая форма требует применения комплексной терапии, после ее завершения больным рекомендуют дважды в год проходить медицинские осмотры.
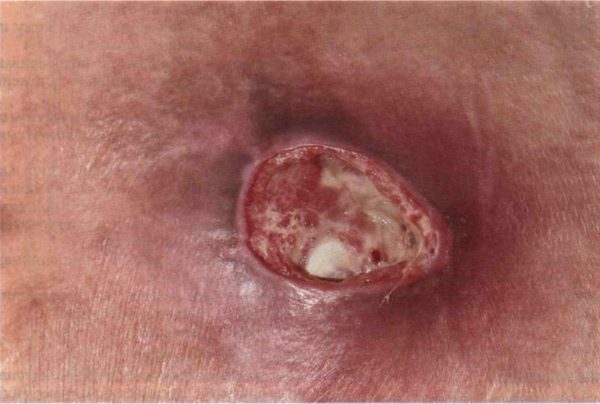
Абсцедирующая пиодермия
Очаги поражения возникают на ягодицах, на задней поверхности шеи, на лице. В тканях кожи или в подкожно-жировой клетчатке образуются уплотнения. Они имеют насыщенный красный или красный с синим отливом цвет. По размерам они могут походить на горошину или грецкий орех.
Инфильтрат со временем расплавляется, узелки размягчаются. На поверхности кожи образуется свищ. Через него наружу постоянно выливается гной. Процесс длится несколько месяцев. Когда очаг гнойного отделяемого иссякает, он затягивается, образуются рубцы, похожие на мостик.
Инверсные конглобатные угри
Еще одна атипичная форма пиодермии. Она является одной из разновидностей хронической абсцедирующей кожной патологии. Чаще всего развивается у мужчин в возрасте от 18 до 30 лет, перенесших угревую болезнь. Очаги поражения появляются в подмышках, на ягодицах и в промежности. Они то возникают, то пропадают, а потом болезнь снова возобновляется с прежней интенсивностью. Поражаются сальные железы и волосяные луковицы, рецидивирующее течение приводит к поражению апокриновых потовых желез. Вокруг этих элементов образуются очаги воспаления. Они способствуют формированию гнойных процессов.
Когда узелки вскрываются, из них выливается наружу экссудат, в составе которого присутствует гной и кровь. Отдельные очаги рубцуются, но рядом образуются новые. Они могут сливаться друг с другом и формировать большие свищи. Площадь поражения постоянно растет, увеличивается и количество втянутых рубцов, поэтому со временем кожа больного становится рябой. Это верный признак заболевания, позволяющий ставить точный диагноз на основании первичного осмотра.
Дифференциальная диагностика
Определять вид пиодермии позволяет анамнез и клинические проявления. При возникновении затруднений в постановке диагноза назначаются следующие лабораторные тесты:
- Клинический анализ крови, общий анализ мочи.
- Исследование гноя с выделением культуры и определением возбудителя болезни, его чувствительности к тем или иным антибиотикам.
- Иммунологические исследования, позволяющие выявить наличие определенных антител.
Пиодермии требуют проведения дифференциальной диагностики по отношению к сифилису, к васкулитами, онкологии, туберкулезу, трихофитии.
Общие рекомендации по борьбе с высыпаниями
Правильная обработка кожи позволяет заметно сокращать течение пиодермии любого вида. Она состоит из нескольких этапов:
- При образовании воспалительной инфильтрации на очаги накладывается ихтиол с димексином (1х1). Эти лекарственные средства способствуют рассасыванию уплотнения.
- Уже созревшие гнойные очаги промываются антисептическими растворами (1% раствор борной кислоты или 1% раствор танина).
- Затем на них накладываются дважды в день повязки, пропитанные томицином.
Больному на протяжении болезни специалисты рекомендуют придерживаться диеты, ограничивающей употребление углеводов.
Способы профилактики
Профилактика пиодермий осуществляется в два этапа:
Первичная заключается в соблюдении общего гигиенического режима, в немедленной обработке ран антисептиками. Важно своевременно лечить первые проявления перечисленных форм. При выявлении стрептококковых инфекций производится изоляция больных.
Вторичная профилактика предполагает диспансеризацию и наблюдение за пациентами, у которых были диагностированы вышеперечисленные формы пиодермии. Повторные курсы витаминизации, ультрафиолетового облучения кожи, санирование очагов хронической инфекции помогает предотвращать рецидивы.