Содержание
Краснуха – эпидемическое вирусное заболевание, которое, в основном, проявляется в детском возрасте. У детей довольно легко и мягко проходит краснуха, клиника заболевания не представляет серьезной опасности для здоровья пациента. Отдельно стоит сказать о заболевании краснухой во взрослом возрасте, особенно во время беременности: если это произошло в первом триместре, то велик риск, что ребенок родится с отклонениями. Чаще всего это врожденная глухота, поражение органа зрения или сердечно-сосудистой системы. Симптоматика краснухи отличается на разных стадиях заболевания, поэтому важно выявить болезнь на раннем сроке, чтобы начать своевременное лечение.
Причины появления заболевания
Из этиологии болезни следует, что краснуха вызывается вирусом семейства тогавирусов. Возбудитель крайне неустойчив в окружающей среде, поэтому при комнатной температуре может жить лишь несколько часов, а при кипячении и вовсе сразу же погибает.
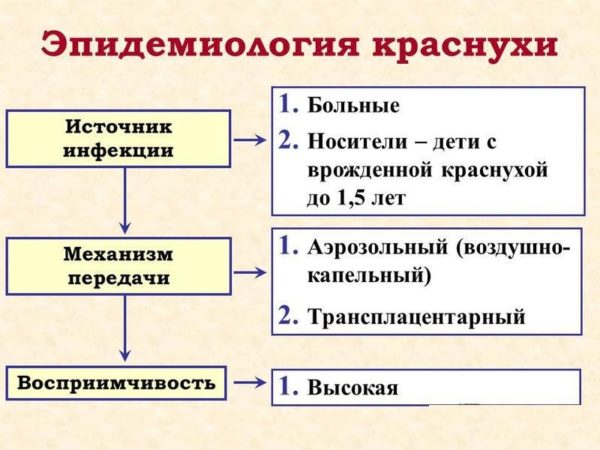
Передача вируса чаще всего происходит воздушно-капельным путем. Возбудитель начинает выделяться на слизистых оболочках больного человека еще до проявления всей клинической картины.
К краснухе больше всего восприимчивы дети в возрасте от двух до шести лет. В странах, где не проводится вакцинация против данного заболевания, каждые десять лет наблюдаются эпидемиологические вспышки. После выздоровления у ребенка формируется пожизненный иммунитет к краснухе.
Развитие болезни
После того как возбудитель попал на слизистую оболочку полости носа и проник далее в верхние дыхательные пути, уже в инкубационном периоде он попадает в кровь и начинает выделяться через секрет различных желез, вместе с калом и мочой. Далее он проникает в лимфатические узлы, проходит через ГЭБ (гематоэнцефалический барьер) и попадает в центральную нервную систему.
При нормальном функционировании иммунной системы активируется гуморальный и клеточный иммунитет, и вирус быстро уничтожается организмом. Современной медицине известны случаи, когда возбудитель в течение достаточно продолжительного времени находился в организме. Это подтверждают следующие факты: инфицирование плода беременными женщинами, которые перенесли краснуху за полгода до беременности, способность передавать возбудитель у детей до 31-го месяца, а также развитие в течение нескольких лет инфекционного заболевания центральной нервной системы – краснушного панэнцефалита.
Болезнь проявляется снижением умственной деятельности, нарушением функционирования мозжечка, а также поражением органа зрения. Прогноз неблагоприятный: краснушный панэнцефалит обычно заканчивается летальным исходом, поэтому сейчас уделяется огромное внимание профилактике краснухи, особенно среди детей и беременных женщин.
При проникновении в плаценту в течение первого триместра беременности вирус способен нарушать нормальное деление клеток, поэтому и возникают пороки в развитии. Проникая в кровоток, возбудитель вызывает гипоксию. Это ведет к недостаточному кровоснабжению и обеспечению кислородом развивающихся органов и тканей.
Клинические проявления краснухи
Инкубационный период
Инкубационный период краснухи длится 2-3 недели. В течение этого времени вирус проникает в организм человека и начинает свое размножение. Следует отметить, что уже в это время пациент может передать возбудителя окружающим воздушно-капельным путем.
Продромальный период
Следующий период, идущий прямо за инкубационным, называется продромальный. Он длится несколько дней и часто проходит незамеченным, особенно у детей. В течение этого времени пациент ощущает слабость, вялость, иногда может наблюдаться сухой кашель, заложенность носа.
Лимфатические узлы значительно увеличиваются, при пальпировании проявляются болезненные ощущения. Также может значительно подниматься температура тела – до 39̊С. Этот период продолжается до тех пор, пока на коже не появятся первые высыпания.
Период высыпаний
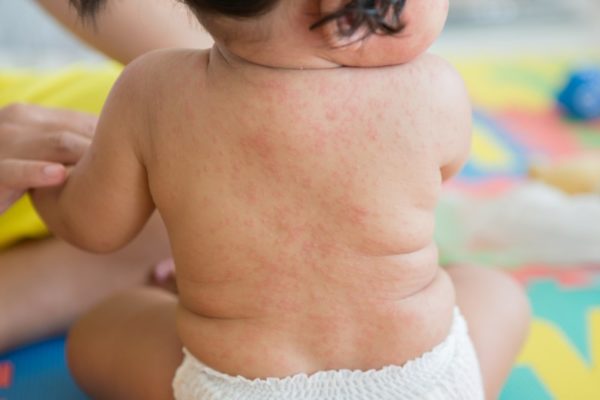
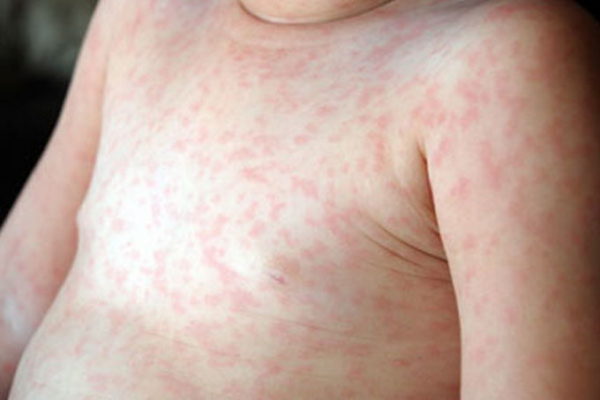
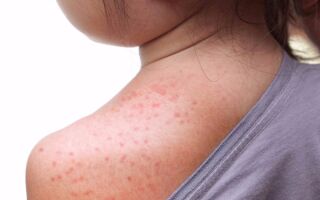
Период высыпаний обычно длится 3-5 дней. Сначала можно отметить появление небольших красных пятнышек в области мягкого неба, которые впоследствии увеличиваются и достигают твердого неба. После можно наблюдать появление на всем теле мелкой сыпи, которая, по большей части, сосредотачивается на лице, ягодицах, в локтевых и подколенных ямках. Механизм образования сыпи заключается в том, что эритроциты склеиваются под воздействием гемагглютинина, и одновременно с этим процессом происходит поражение верхнего слоя кожи – эпидермиса. Склеившиеся эритроциты задерживаются в эпидермисе, что внешне проявляется в мелких красных пятнах.
Если краснухой болеет взрослый человек, то у него в этот период может наблюдаться боль в суставах, лихорадка, отечность, боль в горле. Также отмечается чувствительность глаз к яркому свету, жжение и зуд, слезотечение.
Период реконвалесценции
Этот период течения краснухи характеризуется полным избавлением от симптоматики заболевания и постепенным выздоровлением.
Атипичная форма краснухи
Краснуха может также проходить в так называемой скрытой форме. При этом проявляются следующие симптомы:
- боль и першение в горле;
- сухой кашель;
- повышение температуры тела.
Самый главный симптом краснухи – сыпь – в данном варианте течения заболевания отсутствует. Поэтому диагностику провести становится довольно затруднительно. При беременности проводят обязательный анализ на наличие в крови антител к вирусу краснухи.
Диагностика заболевания
Основанием для постановки диагноза может служить наличие высыпаний на теле пациента, время их появления, общая характеристика локализации сыпи, а также эпидемиологическая обстановка в данной местности.
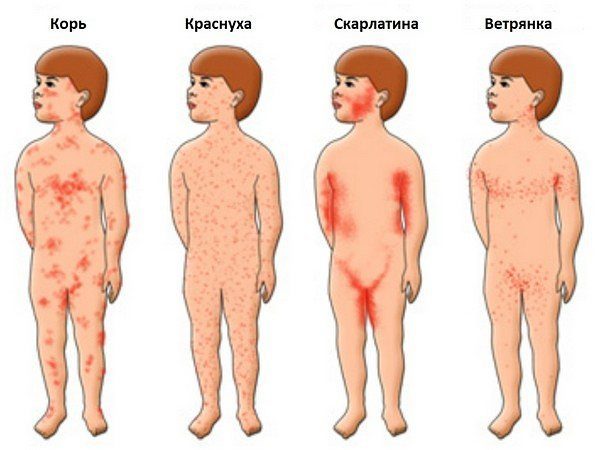
Не следует пытаться самостоятельно поставить себе диагноз, так как симптоматика краснухи схожа с симптоматикой таких заболеваний, как скарлатина, ветряная оспа, корь и др. В связи с этим важно поставить дифференциальный диагноз, то есть исключить вероятность проявления схожих патологий. Для этого необходимо собрать эпидемиологический анамнез, провести исследование лимфатических узлов и характера сыпи. При краснухе, в отличие от кори, сыпь менее яркая, она не сопровождается шелушением и зудом. А главным отличительным признаком скарлатины является ангина, сильная гиперемия ротовой полости.
Главными методами диагностики являются вирусологический и серологический методы. При первом методе у пациента берут кровь, мочу и носоглоточные смывы на анализ для выявления наличия возбудителя в этих биологических жидкостях. Такой способ диагностики целесообразно применять в течение первых 5-7 дней после начала заболевания.
Серологический метод предусматривает выявление в крови пациента антител к данному вирусу. Такой способ лучше всего применять в течение 3-4 дней после начала высыпаний.
Также для диагностики используется иммуно-ферментный анализ. В основе этого метода лежит специфическая реакция «антиген-антитело».
Лечение
Специального терапевтического лечения краснухи не предусмотрено. Больному назначается постельный режим в течение нескольких дней, здоровое и полноценное питание с учетом половозрастных особенностей. Также рекомендуется обильное питье с целью дезинтоксикации. Чтобы облегчить состояние пациента, применяются жаропонижающие и обезболивающие препараты, а также лекарства от кашля. Лечащий врач может назначить комплекс специальных препаратов, прием которых направлен на укрепление иммунитета.
Если краснуха диагностирована у женщины со сроком беременности до 28-й недели, то необходимо сделать аборт по медицинским показаниям. Если же диагноз поставлен позднее 28-й недели, то аборт делать нельзя, женщине назначается медикаментозная терапия с целью сохранить здоровье плода.
Таким образом, краснуха может быть довольно опасным заболеванием, особенно у беременных женщин. Иногда болезнь проходит бессимптомно, что осложняет возможность быстрой постановки диагноза и начала своевременного лечения. Поэтому при обнаружении первых подозрительных симптомов, включающих недомогание, слабость и повышение температуры тела, необходимо срочно обратиться к лечащему врачу. Беременным женщинам нужна дополнительная консультация акушера-гинеколога.