Содержание
Тромбоцитопеническая пурпура – группа заболеваний, при которых наблюдается уменьшение продолжительности жизни тромбоцитов. Первые симптомы у больного появляются еще в раннем детстве. У детей до десяти лет патология одинаково часто встречается и у мальчиков, и у девочек. После обозначенного возраста болеют преимущественно женщины. Тромботическая форма является причиной появления кровоизлияний и геморрагий. Они могут представлять опасность для жизни человека.
Этиология и патогенез
Причины снижения уровня содержания в крови тромбоцитов до конца пока не изучены. Специалисты предполагают, что это связано с нарушением иммунных механизмов. Заболевание развивается тогда, когда в организме начинают вырабатываться антитела к собственным тромбоцитам. Подобный процесс может запустить следующая реакция.
Антигены, поступившие в организм (вирусы, бактерии, компоненты некоторых лекарственных средств), оседают на тромбоцитах. Иммунная система, распознав их, начинает вырабатывать к ним антитела. Взаимодействие «антиген-антитело» происходит на поверхности тромбоцитов. Это колоссальная нагрузка на них. Именно она становится причиной сокращения продолжительности их жизни. Она снижается до нескольких часов (при нормальном состоянии описываемые компоненты крови живут 7-10 дней). Преждевременная гибель происходит в селезенке.
Почему тромботическая форма патологии вызывает кровотечения? Описываемые элементы крови являются постоянными поставщиками питательных веществ для эндотелия сосудов. Если его лишить питания, сосудистая стенка становится тонкой, нарушается сократительная функция, формируется невозможность реакции кровяного сгустка. Течение болезни усугубляется тем, что происходит сбой и в работе иммунной системы. Она начинает воспринимать тромбоциты как чужеродные объекты. В ответ вырабатываются комплексы, которые оседают на собственных элементах крови. В селезенке происходит их гибель и поглощение помеченных иммунитетом комплексов макрофагами. В крови резко падает уровень тромбоцитов, организм начинает их усиленно вырабатывать. Возникает порочный круг, который приводит к истощению запасов описываемых клеток и к их качественной деформации.
На сегодняшний день доподлинно известно, что генетические дефекты не выполняют основную роль в развитии патологии. У детей она иногда возникает на фоне наследственных факторов, но это единичные случаи. Чаще всего тромботическая форма болезни развивается после возникновения определенных пусковых механизмов.
В их число входит:
- рост опухоли в головном мозге;
- сбои в работе системы кроветворения;
- воздействие радиации на организм человека;
- перенесенные бактериальные и вирусные инфекции;
- операции по протезированию сосудов, в процессе которых происходит механическое повреждение тромбоцитов;
- реакция на введение гамма-глобулина;
- длительный прием некоторых противозачаточных средств;
- химиотерапия, используемая для лечения онкологии.
Иногда причиной тромботической пурпуры становятся ревматические болезни с аутоиммунной этиологией, иногда подобные осложнения вызывает беременность или длительный застой крови.
Классификация
Классификация заболевания производится в зависимости от особенности клинических проявлений. Выделяют три формы пурпуры:
- идиопатическая (истинная);
- аутоиммунная;
- тромбоцитопеническая.
Течение идиопатической формы (болезни Верльгофа) может быть острым и хроническим. Все виды сопровождаются примерно одинаковыми проявлениями, разница лишь одна: интенсивность выражения симптомов. Болезнь Верльгофа чаще диагностируется у детей дошкольного возраста. Она начинается спонтанно, развивается остро, в большинстве случаев не удается выявить причины заболевания. Распознается патология по определенным клиническим признакам.
У 100% больных наблюдается развитие геморрагического синдрома. Он имеет следующие характеристики:
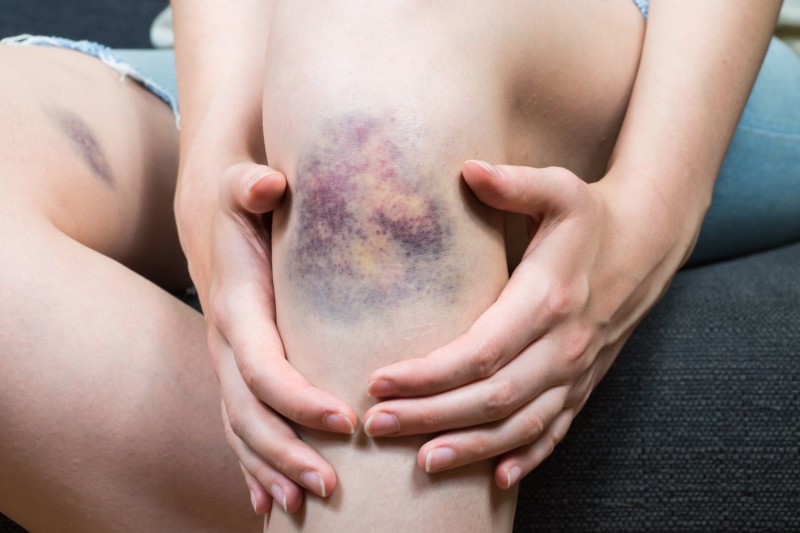
- У больного преимущественно ночью без видимых механических причин на теле появляются следы кровоизлияний в кожу, в слизистую или кровотечений.
- Внешние проявления имеют полиморфизм: одновременно можно увидеть на коже петехии или крупные поражения, похожие на синяки.
- Окраска поражений меняется в зависимости от давности. Вначале она багрово-красная, потом сине-зеленоватая, в конце желтая. Это связано со стадиями распада гемоглобина и его превращения в билирубин.
- Геморрагические элементы могут появиться где угодно. Нет четкой локализации и симметрии.
- Их формирование вызывает выраженную болезненность.
Кровоизлияния могут происходить не только в кожном покрове, но на слизистой миндалин, мягкого и твердого неба. Случаются кровоизлияния в склеру, в барабанную перепонку, в глазное дно. Острые приступы болезни могут длиться до 6 месяцев. Если болезнь затягивается на более долгие сроки, речь идет о хроническом течении. При первичном осмотре определить характер пурпуры невозможно. Но по показателям крови медики условно выделяют три стадии развития болезни Верльгофа:
- геморрагический криз (выраженный синдром кровоточивости, значительные отклонения от нормы в лабораторных анализах);
- клиническая ремиссия (исчезновение геморрагического синдрома, уменьшение вторичных изменений, тромбоцитопения сохраняется, но она становится менее выраженной);
- клинико-гематологическая ремиссия (отсутствие кровотечений, нормализация лабораторных показателей).
Развитие аутоиммунной пурпуры медики классифицируют как разновидность болезни Верльгофа. Она характеризуется тем, что организм начинает резко усиленно вырабатывать антитела против своих собственных тромбоцитов. Их концентрация в крови существенно снижается. Процесс длится постоянно. Низкое содержание гемоглобина в крови приводит к развитию железодефицитной анемии. У больного может подниматься температура тела, появляться сильные боли в области живота. Наблюдаются симптомы нарушения работы почек. Для аутоиммунной формы характерно увеличение размеров селезенки. При идиопатической форме температура тела нормальная, иногда больные жалуются на тахикардию. Селезенка не увеличивается в размерах.
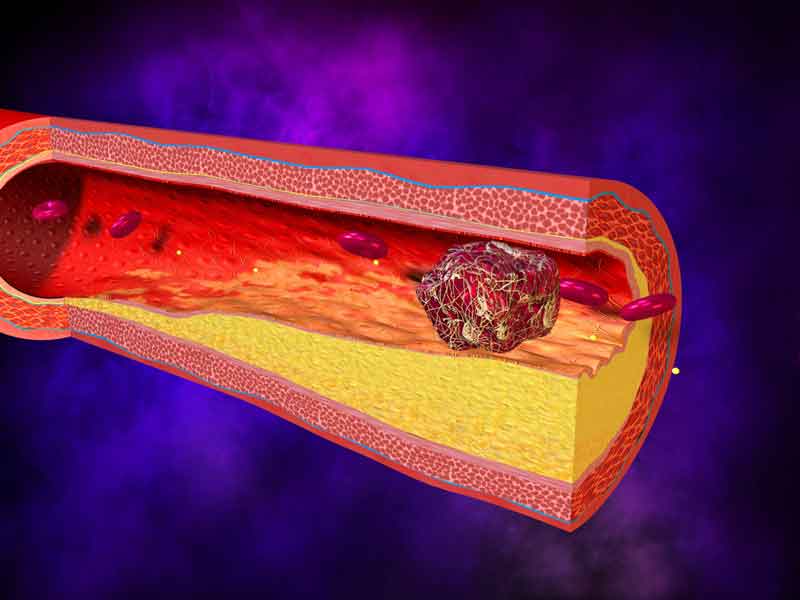
Тромботическая пурпура – самая опасная форма, для нее характерно злокачественное течение, которое приводит к смерти больного. Ее развитие способствует появлению гиалиновых тромбов внутри сосудов. Они полностью перекрывают их просвет и нарушают циркуляцию крови. Патологические изменения приводят к появлению характерных симптомов. Больного мучит лихорадка, невроз, почечная недостаточность. Из-за отказа почек люди умирают.
Клинические проявления у детей
У малышей чаще всего выявляется гетероиммунная и аллергическая форма. При ней атакуются только те тромбоциты, которые меняют свою структуру под действием вирусов, бактерий или действия медикаментозного препарата. К этой категории относится и аллергическая пурпура. Такая патология имеет благоприятное течение: все нормализуется тогда, когда исключается причинный фактор.
Первые проявления болезни родители часто просто не замечают. Характерные синячки на теле воспринимаются как следствия многочисленных травм, получаемых в процессе подвижных игр. Только опытный педиатр, осматривая ребенка, может, собирая анамнез, определить, что стало причиной появления синяков на теле: аллергическая пурпура или травма. На развитие заболевания у ребенка могут указывать следующие проявления:
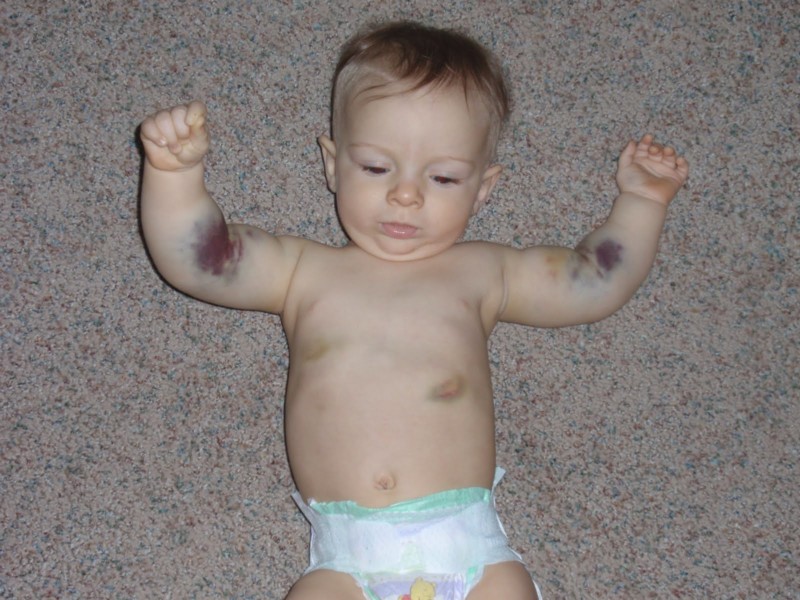
- Подкожные кровоизлияния появляются по ночам, образуются они по причине воздействия минимальных травмирующих сил (сдавливания, прижатия, ушиба).
- Одновременно на пораженном участке можно увидеть маленькие точечные синяки, крупные, сливающиеся между собой зоны поражения.
- Даже самый незначительный ушиб может вызвать обширное кровоизлияние.
- По давности возникновения кровоизлияния могут быть разными. Поэтому на коже одновременно можно увидеть ярко-красные элементы и сине-зеленые. Полихромность – основной диагностический признак.
- Геморрагии могут появляться на любом участке тела.
Совместно с кожными проявлениями могут появляться и кровотечения (носовые, десневые, маточные у девочек, пищеводные, желудочные и почечные). Кровотечения в головной мозг могут стать причиной летального исхода. При тромботической гетероиммунной пурпуре опасным может быть кровотечение, возникающее после удаления зуба. Оно не прекращается в течение длительного времени и становится причиной развития острой анемии, которую удается устранять только после приема специфических медикаментозных препаратов.
Общее состояние ребенка не нарушается. У него нет симптомов лихорадки и интоксикации. В редких случаях (при течении аутоиммунной формы) может наблюдаться увеличение размеров печени и селезенки. У взрослых чаще диагностируются хронические формы заболевания, для которых характерная смена стадий обострения и ремиссии. Острый период развивается по тому же сценарию, что у малышей до 10 лет.
Дифференциальная диагностика
Диагностируется пурпура по внешним проявлениям. Врач, осматривающий больного, тщательно собирает анамнез. Лабораторные анализы показывают:
- наличие тромбоцитопении;
- замедление реакции образования сгустка крови;
- удлинение времени кровотечения.
Дифференциальная диагностика проводится с гемофилией, геморрагическим васкулитом и старческой кератомой. Основные диагностические признаки обозначены в следующей таблице.
| Критерии для сравнения | Тромбоцитопеническая пурпура | Гемофилия | Геморрагический васкулит | Старческая кератома |
| Группы риска | До 10 лет с одинаковой частотой страдают и мальчики, и девочки. В более зрелом возрасте заболевание чаще диагностируется у женщин | Болезнью страдают мужчины, женщины являются лишь носительницами гемофилии (они не болеют, но могут передать потомству мутированный ген) | Мужчины и женщины болеют с одинаковой частотой | С одинаковой частотой у мужчин и у женщин после пятидесяти лет |
| Анамнестические данные о наследственном факторе | Отсутствуют | Присутствуют | Отсутствуют | Причины появления связаны не с наследственностью, а с возрастом |
| Характер кровоизлияний и кровотечений | Спонтанный, геморрагии имеют вид синяков | Повышенная кровоточивость после любых, даже незначительных травм с первых месяцев после рождения и на протяжении всей жизни | Может начаться в любом возрасте, дети до трех лет болеют крайне редко, максимальное число случаев заболевания приходится на возраст от 4 до 12 лет, развивается патология через какое-то время после ангины, скарлатины, ОРВИ. У ряда больных геморрагический васкулит выступал в качестве осложнения после вакцинации, лекарственной непереносимости, переохлаждения или пищевой аллергии. Кожные поражения имеют вид строго очерченных высыпаний, расположенных симметрично друг другу | Главный фактор образования – неконтролируемое разрастание поверхностных слоев эпидермиса |
| Сопутствующие симптомы | Отсутствие гемартрозов | Присутствие гемартрозов | Наличие абдоминальных, почечных и суставных проявлений | Развивается медленно, долго, поражаются преимущественно открытые участки тела, кератома может быть единичной и множественной. В последнем случае внешние изменения кожи становятся похожими на поражение при геморрагическом васкулите |
| Лабораторные анализы | Тромбоцитопения, удлинение времени свертывания крови, нарушения в первой фазе свертывания крови | Подобные показатели отсутствуют | Признаки тромбогеморрагического синдрома | Анализы крови без отклонений от нормы |
Принципы терапии
При подтверждении диагноза больного госпитализируют: к кожным кровоизлияниям могут присоединиться внутренние кровотечения. Выбор терапевтической схемы осуществляется с учетом тяжести патологии, выявленной формы заболевания.
Основной упор делается на купирование процессов разрушения тромбоцитов и на повышение их концентрации в крови. Параллельно с этим производятся мероприятия, направленные на остановку кровотечений. Для этого прописывают лекарства, обладающие таким действием («Аскорутин», «Тромбин»). После назначаются глюкокортикоиды и иммуноглобулины. Если такое лечение не помогает, врачи производят спленэктомию – удаление селезенки. Радикальное решение проблемы используется крайне редко, тогда, когда существует риск развития кровотечений в головном мозге.
При медленном течении болезни применяются сеансы плазмафереза, помогающие очищать кровь от антител, разрушающих тромбоциты. Иногда становится целесообразным переливание крови (инфузии). За счет него удается повышать уровень тромбоцитов.
Осложнения
Самый неблагоприятный сценарий развития тромбоцитопенической пурпуры – геморрагический инсульт. Он может развиться внезапно. Кровоизлияние в мозг быстро прогрессирует. На начальных этапах человек испытывает сильную головную боль, головокружения. Затем у него развивается тошнота, многократная рвота, появляются судороги и неврологические нарушения.
Большие кровопотери практически всегда приводят к развитию острой анемии, гематурии. Она тоже может стать причиной летального исхода.
Способы профилактики
В 75% случаях правильно подобранная терапия позволяет добиваться полного выздоровления. Но после излечения больной должен производить профилактику возможных рецидивов. Для этого ему необходимо обязательно находиться под постоянным наблюдением у гематолога, ему нельзя принимать препараты, влияющие на агрегационные функции тромбоцитов (сенильная и ацетилсалициловая кислота, кофеин, барбитураты). Важно исключать пищевые аллергены, проявлять осторожность при использовании вакцинации, ограничивать число инсоляций.
Прогнозы
В большинстве случаев правильно подобранное лечение позволяет добиваться положительных прогнозов. Летальность после первичной однократной аутоиммунной геморрагической атаки составляет всего 4%. При хроническом течении эта цифра увеличивается вдвое. Летальный исход наступает тогда, когда малоэффективной оказывается медикаментозная терапия и спленэктомия, тогда, когда происходят кровоизлияния в мозг или развивается резкая анемия на почве длительных кровотечений.