Содержание
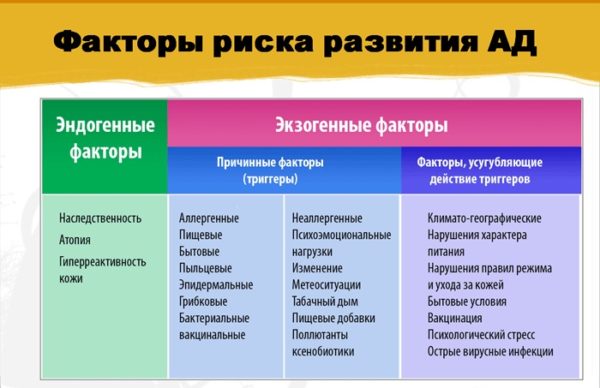
- 1 Причины возникновения атопического дерматита у детей
- 2 Провоцирующие факторы
- 3 Классификация и стадии развития атопического дерматита у детей
- 4 Основные симптомы и признаки
- 5 Изменение общего состояния по фазам
- 6 Диагностика атопического дерматита у детей
- 7 Принципы базового лечения АтД у детей
- 8 Медикаментозная терапия
- 9 Возможности санаторно-курортного лечения
- 10 Последствия и осложнения атопического дерматита у детей
- 11 Профилактика АтД
Атопический (атипичный) дерматит (почесуха Бенье, нейродермит, конституциональная экзема) – обусловленное наследственностью, неинфекционное поражение кожных покровов. Развивается у ребенка в первые месяцы жизни. Характеризуется длительным и упорным течением; после проведенного лечения нередки рецидивы с полным набором клинических проявлений. Заболевание нередко усугубляется развитием сезонной аллергии, дисбактериозами, бронхиальной астмой.
Причины возникновения атопического дерматита у детей
Нет единого мнения и единой теории относительно того, как и по каким причинам развивается атопический дерматит у детей.
В медицинской науке существует несколько версий, каждая из которых имеет последователей и противников:
- Теория аллергической реакции или аллергического генеза. Связывает аутоиммунные процессы с повышенной восприимчивостью организма к определенным веществам. Дети грудного и младшего возраста наиболее восприимчивы к пищевым аллергенам. Как результат, в сыворотке резко возрастает концентрация антител IgE, провоцирующих аутоиммунные феномены.
- Наследственная теория. Фактически подтверждена наследственная природа заболевания. Но до сих пор не установлен ни тип наследования, ни уровень генетической предрасположенности. Если в семье один из родителей страдает АтД, то 30 из 100 детей унаследуют заболевание. Но если атипичный дерматит выявлен у обеих родителей, то уже у 75 детей из 100 через 2 месяца после рождения проявятся признаки патологии.
- Теория нарушения клеточного иммунитета. Клеточный иммунитет защищает организм от инфицированных клеток. Весь процесс осуществляется с помощью макрофагов, Т-лимфоцитов, фагоцитов, – клеток, способных к захвату и перевариванию чужеродных частиц. Сбой внутриклеточного иммунитета приводит к системным заболеваниям, псориазу и АтД. Аутоиммунные агрессии провоцирует кожные воспаления.
Провоцирующие факторы
Тяжесть заболевания, его клиническая картина напрямую связана с наличием или отсутствием фактора-провокатора. Нередко такой фактор становится преградой на пути ремиссиям.
Как «эмиссары» механизма развития АтД, рассматриваются:
- Неблагоприятный экологический климат региона.
- Несоблюдение режима питания. При перекармливании ребенок получает больше белка, чем ему требуется. Ферментативная система не справляется с большим количеством пищи. «Полезное» превращается во «вредное», продукты переработки преобразуются в токсины. В таком случае аллергеном становится не сам белок, а его высокое количество.
- Несоблюдение режима питания матерью во время беременности; употребление алкоголя, курение.
- Патологии беременности.
- Слишком ранний перевод младенца на искусственное вскармливание. В первые месяцы жизни организм ребенка еще не продуцирует собственные глобулины. Они попадают к нему с грудным молоком, обеспечивая иммунный барьер. Перевод на искусственное вскармливание ослабляет еще не сформировавшуюся полностью иммунную систему, открывает доступ инфекциям, увеличивая риск развития АтД.
- Состояния дефицита и нехватки витаминов, полиненасыщенных жирных кислот, микроэлементов.
- Гельминтозы. Гельминты и продукты их жизнедеятельности поражают слизистую и стенки ЖКТ, выбрасывают в кровь ребенка токсины, запускающие иммунные и аллергические процессы.
- Заболевания ЖКТ. Здоровая пищеварительная система не только позволяет усваивать пищу, но и является барьером на пути проникновения инфекции. Заболевания ЖКТ отражаются на иммунной системе, провоцируют развитие пищевой аллергии. У 90% детей с диагностированным атопическим дерматитом наблюдаются и отклонения в работе пищеварительной системы.
- Неустойчивость автономной нервной системы. Стабильность и устойчивость вегетативной нервной системы обеспечивает слаженную работу внутренних органов и систем. Благодаря ей ребенок адекватно реагирует на стресс. У детей с вегетативной лабильностью случаи атопического дерматита встречаются чаще и выраженность симптомов сильнее.
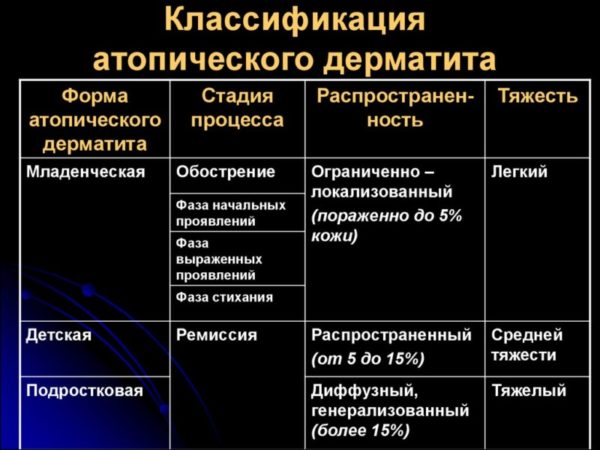
Классификация и стадии развития атопического дерматита у детей
В медицине ведутся дискуссии, как и по каким критериям классифицировать атопический дерматит у детей. Это связано с парадоксом течения процесса: яркие клинические выражения не подтверждаются повышенным содержанием IgE, и признаки сенсибилизации отсутствуют. В медицине принята рабочая классификация, состоящая из нескольких оценочных групп.
По клинико-морфологическим вариантам:
- экссудативная форма;
- чешуйчатая форма;
- смешанная форма;
- лихеноидная форма.
По стадиям развития:
- «Дебютная», начальная. «Дебют» болезни манифестирует у детей с избыточным весом, «перекормленных». Щеки и ягодицы краснеют, кожа становится сухой, наблюдается легкое шелушение.
- Стадия выраженной клинической картины. Острая. Характеризуется тотальным покраснением кожи, обширными эритематозными пятнами, появлением гнойников и пузырей, наполненных белковой жидкостью и кровью. Зуд усиливается, становится постоянным, достигая апогея в ночное время и лишая ребенка сна. Кожные покровы сухие, шелушащиеся, покрыты корочками. На коже появляются расчесы с образованием рубчиков. Подострая. Зуд стихает, кожа отличается высокой сухостью, шелушится, покрывается корочками. Кожа в очагах поражения утолщается, рисунок ее меняется, на нижнем веке появляются складочки, а в углах рта – характерные «заеды».
- Стадия ремиссии. При неполной ремиссии наблюдается частичное отсутствие симптомов. При полной ремиссии клинические проявления исчезают на срок от 3-х до 7-ми лет.
По возрастным фазам:
- младенческая;
- детская;
- подростково-взрослая.
По области распространения:
- преимущественная локализация в одной или нескольких зонах (ограниченный);
- участки поражения занимают значительные области (распространенный);
- дерматологический процесс охватывает все тело, чистыми остаются ладони и носогубный треугольник (диффузный).
По степени тяжести:
- легкий; эритема и шелушение незначительны, высыпания единичны; лимфоузлы увеличены до размеров некрупной горошины;
- среднетяжелый; кожа утолщена, появляются мокнущие участки, зуд от слабого и умеренного до сильного; процесс рецидивирует каждые 3 месяца, ремиссия длится до 4-х месяцев; лимфоузлы достигают размера лесного ореха;
- тяжелый; очаги поражения распространится по всему телу; дерма трескается, появляются эрозии; зуд непреходящий, сильный, лимфоузлы по размеру соответствуют грецкому ореху; обострения каждые 1,5-2 месяца ремиссии отсутствуют.
По типу чувствительности организма:
- пищевой, когда аллергенами выступают продукты питания;
- поливалентный – «аллергия на все»; организм реагирует на домашнюю пыль, медикаменты, ткань одежды, средства гигиены.
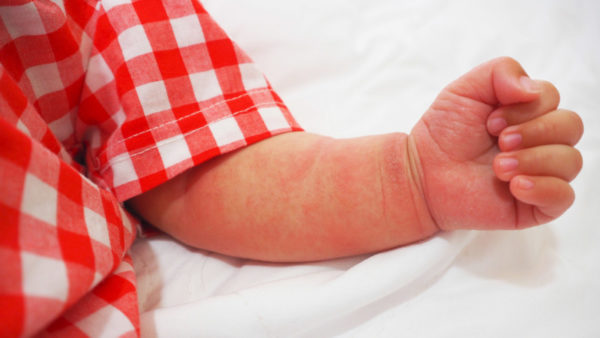
Основные симптомы и признаки
Клиническая картина зависит от возраста ребенка, стадии и степени течения АтД, распространенности воспаления.
| Симптом | Клинические проявления |
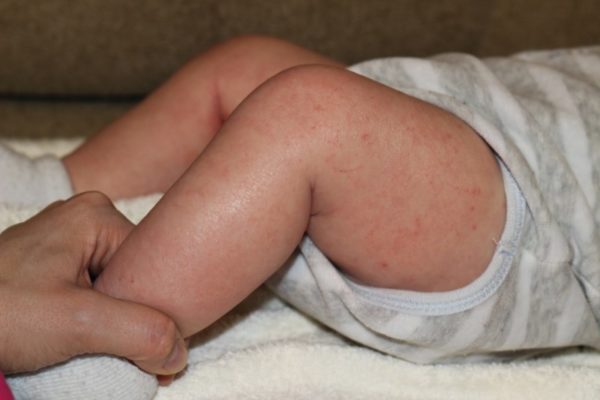
| Эритема (покраснение кожи) | Кожа краснеет, отчетливо видна сеть капилляров. |
| Зуд | На всех стадиях и независимо от возраста ребенка сопровождает течение АтД. Ребенок расчесывает зудящие места, травмирует кожный покров. Появляются кровоточащие ссадины и царапины. |
| Высыпания | Разнообразны по видам (корочки, пустулы, папулы, бляшки). Располагаются по всему телу. «Излюбленные» места локализации ягодицы, задняя часть шеи, лицо, спина. |
| Лихенификация | Кожа становится грубой, покрывается тонкими мелкопластинчатыми чешуйками. Нормальные кожные бороздки углубляются. |
| Сбои нервной системы | Проявляется беспокойством, раздражительностью, переходящей в агрессию, нарушениями сна. |
| Высокое содержание иммуноглобулина E | Содержание иммуноглобулина при АтД иногда превышает максимально допустимую норму в 10 раз. |
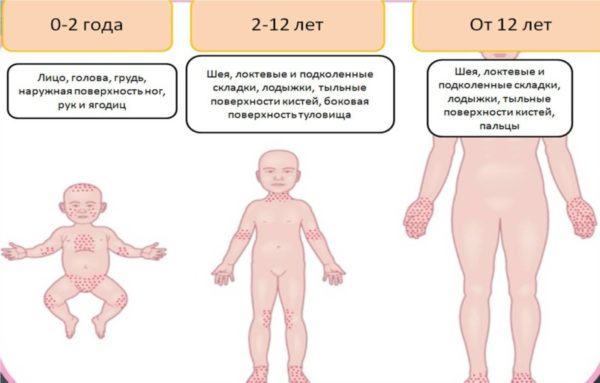
Изменение общего состояния по фазам
В зависимости от возраста различают три фазы атопического дерматита. Все они, в большей или меньшей степени, сопровождаются зудом, болевыми ощущениями, кожными высыпаниями.
- Начальная (младенческая) фаза. Первые симптомы появляются 2-6 месяцев после рождения. Кожные воспалительные процессы в младенческом возрасте специфичны. Клинические картины заболевания у грудного младенца и годовалого ребенка отличаются. Лоб и щеки покрываются эритематозными пятнами. На шее и лице появляются бляшки, опрелости, отеки. Первоначальная область высыпаний – лоб и щеки, далее процесс распространяется на плечи, спину, ягодицы, внешнюю часть голеней. На лице свободной от высыпаний зоной остается носогубный треугольник. У грудных детей атипичный дерматит проявляется двумя типами – себорейным и нуммулярным. При себорейном дерматите голова, брови, задняя часть шеи покрываются гнейсами или молочными струпьями, – желтовато-бурыми жирными чешуйками. Одновременно в кожных складках появляются мелкие кровоточащие плохо заживающие ранки. Себорейный дерматит имеет второе название – дерматит кожных складок. При АтД в сочетании с инфекцией кожу покрывает мелкая шелушащаяся сыпь, покрывающая либо значительные области, либо все тело. При этом появляется озноб, повышается температура, увеличиваются лимфатические узлы. Нуммулярный дерматит у детей встречается реже. Отличается обильными высыпаниями на шее и лице. Отдельные фрагменты высыпаний сливаются и, занимая все большие области, образуют единое пятно.
- Детская фаза. Длится от года до 8-ми лет. В детской фазе воспалительные процессы дермы переходят в хроническую форму. У ребенка нарушается процесс кератинизации эпителия, при котором замедляется процесс отторжения клеток рогового слоя. Ладони и стопы покрываются трещинами, кожа грубеет и теряет эластичность.
- Подростково-взрослая фаза. Наступает в период полового созревания. Воспалительные процессы дермы у подростков переходят в хроническую форму. Очаги эритемы приобретают бледно-розовый цвет, папулезные высыпания локализуются на шее, груди, в локтевых и коленных сгибах. На стопах появляются трещины, кожа на них становится грубой и сухой. На затылочной части головы могут частично выпадать волосы. При обострении развивается периоральный дерматит, кожа на лице покрывается пузырями с гнойным содержимым.
Диагностика атопического дерматита у детей
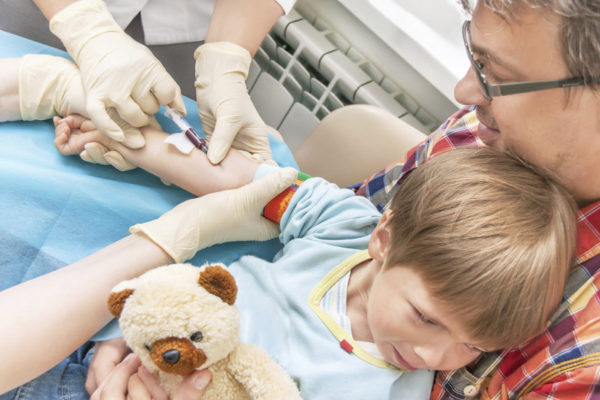
Диагностические мероприятия для каждого ребенка подбираются индивидуально, но анализ крови – общий и биохимический, является необходимой процедурой.
Общий анализ крови
Позволяет увидеть общую картину воспаления. Это своего рода маяк, указывающий направление последующий действий.
Во избежание получения искаженных данных обследование проводится на голодный желудок. Основной критерий исследования – определение количества эозонофильных гранулоцитов. Высокое их количество (более 2%) указывает на аллергическую реакцию или гельминтное поражение. При атопическом дерматите возможно повышение уровня СОЭ, превышение максимально допустимого содержания лейкоцитов и базофилов. Остальные показатели остаются в неизменном виде.
Биохимический анализ крови
Позволяет диагностировать работу внутренних органов. Критериями оценки служат показатели билирубина, фракции белка, мочевая кислота. Отправными точками диагностики АтД являются печеночные и почечные пробы. Отклонение результатов свидетельствует о сбоях в работе этих органов. Дисфункции почек и печени приводит к развитию аллергических процессов.
Перед сдачей анализов отменяется прием антибиотиков. За сутки из рациона исключаются все жирные, жареные, острые продукты, отменяются физические нагрузки и тепловые процедуры.
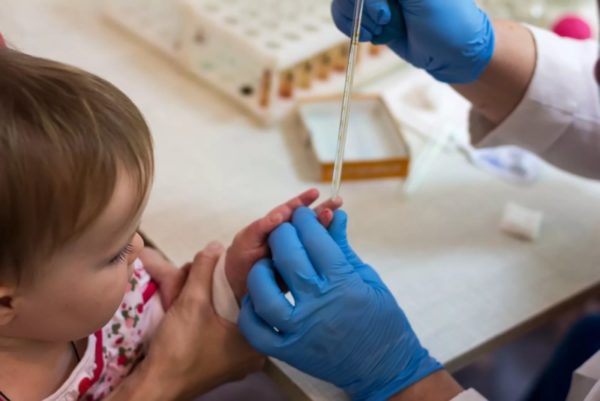
Количественное определение иммуноглобулина E
Определяет количественное содержание иммуноглобулина E – белкового соединения плазмы крови. У детей с АтД его содержание всегда повышено. А во время острого течения болезни содержание в сыворотке крови этого специфического показателя аллергии превышает допустимую норму в несколько раз.
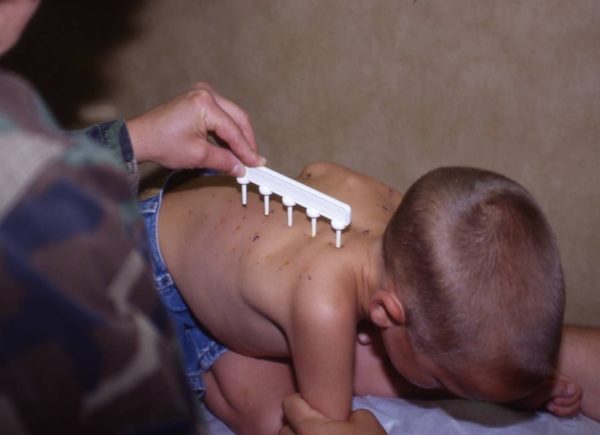
Специальные аллергопробы
Аллергопробы не проводятся совсем маленьким детям. До 4-5 лет пищеварительная система ребенка несовершенна, реакция на тест может проявиться ко всем видам пищевых продуктов.
Существует несколько видов тестов:
- Аппликационные. На коже наклеиваются полоски пластыря с нанесенным аллергеном. Пластырь носится постоянно в течение 2-х суток.
- Пробы на слизистых оболочках. Аллерген наносится на слизистые оболочки носа или глаз.
- Скарификационные пробы. На кожу наносится ничтожно малое количество аллергена, затем делается надрез. Ребенку за один раз нельзя делать более 2-х надрезов.
- Прик-тест. На кожу наносится аллерген, и делаются подкожные проколы. По сравнению со скарификацией менее болезненный метод. Но скарификация сертифицирована в России и применяется чаще.
Из преимуществ метода отмечается более высокая точность определения вещества-аллергена. Из недостатков – непосредственный контакт организма с аллергеном, неприятные ощущения при прик-тесте и скарификации, ограниченное количество аллергенов, которые выявляются за одно исследование.
Определение специфических антител
Материалом для исследования служит венозная кровь. Метод позволяет определить специфические соединения в плазме крови, образующиеся в ответ на попадание в организм токсинов, бактерий вирусов.
Специфически антитела – «стражи иммунитета», они чувствительны к любому раздражающему вторжению извне. Такая реакция защиты позволяет быстро установить «агрессора», удалить его и снять воспаление.
В лаборатории определяется линейка аллергенов, сходных по своему строению. Так выявляется и главный провокационный фактор, и аллергены, вызывающие перекрестную реакцию.
Принципы базового лечения АтД у детей
Базис лечения атопического дерматита на «четырех китах»:
- Уменьшение или полная ликвидация зуда и дерматических воспалительных процессов.
- Восстановление структуры дермы, нормализация ее влажности и эластичности.
- Исключение возвратов болезни и ее перехода в тяжелые формы.
- Лечение присоединенных и сопутствующих процессов.
Эти принципы актуальны на всех этапах болезни, но терапевтические мероприятия во время острого течения и ремиссий различны.
Во время острого течения
Первый и главный шаг во время обострений – устранение фактора-провокатора. У грудных детей часто развиваются контактные формы аллергии, проявляющиеся реакцией на подгузники, мягкие игрушки, синтетическую одежду. В таких случаях достаточно смены марки памперса и перехода на натуральные ткани. Какие необходимые меры рассматриваются:
- Симптоматическая терапия. Фармацевтической промышленностью выпускаются гормональные препараты в таблетированной форме или форме растворов для инъекций. Лекарственные средства такого рода применяются по назначению врача. Отправным моментом выбора становится общее состояние ребенка, характер высыпаний, занимаемая ими площадь.
- Ликвидация системных проявлений. При очень тяжелом течении болезни назначаются инъекции гормональных антигистаминных препаратов.
- Режим питания. Период обострения требует максимально жесткого режима питания. В меню включаются гипоаллергенные крупы, нежирное мясо, сахар заменяется фруктозой.
- Соблюдение личной гигиены. В период обострений снижается количество ежедневных купаний; влажную уборку проводят не менее двух раз в день. Одно из главных условий – чистка и подрезка ноготков ребенка. Длинные ногти приводят к расчесам и царапинам, грязные – к присоединению инфекции.
- Соблюдение режима дня. Создание благоприятной психологической обстановки. На протяжении суток ребенок должен спать 10-12 часов, находиться в спокойной обстановке. Любое психоэмоциональное напряжение приводит к атопическому маршу.
Во время ремиссий
Во время затишья продолжается использование препаратов, обладающих регенерирующим и восстанавливающим эффектом. В этот период полезны ванны с настоями лечебных трав, травяные примочки и компрессы.
Во время ремиссий ребенку назначаются поддерживающие и укрепляющие иммунитет средства. Не прекращается контроль над работой ЖКТ, печени, почек. Для нормализации работы кишечника при дисбактериозах, нарушенной микрофлоре ребенку назначают богатые бифидо- и лактобактеряими препараты: «Ацидолак беби», «Бифиформ малыш».
Как одно из важных условий продления ремиссии, соблюдается составленная врачом-аллергологом диета, исключающая все продукты-аллергены.
Медикаментозная терапия
Лечение атопического дерматита сложный, длительный, требующий системного подхода процесс. Для лечения применяются антигистаминные, гормональные и негормональные кремы, мази, болтушки, эмоленты, настои и отвары трав.
- Антигистамины. Выпускаются в виде мазей, таблеток, капель. Средства симптоматической терапии, причинный фактор не устраняют, но снижают продуцирование гистамина, устраняют зуд, снимают отеки.
- Гормоны-кортикостероиды. Устраняют симптомы процесса. Назначаются при остром течении АтД. До года гормональные препараты применяются только в тяжелых случаях и по назначению врача.
- Средства местной терапии. Убирают зуд, отеки, высыпания. Регенерируют и заживляют кожу, возвращают ей влажность и эластичность.
- Витамины. Ускоряют процессы регенерации, улучшают структуру и общее состояние кожи.
- Антибиотики. Назначаются при присоединенной инфекции; при АтД в сочетании с вирусной инфекцией назначаются противовирусные средства.
- Успокоительные. Назначаются для снятия раздражения, агрессии при нарушениях сна.
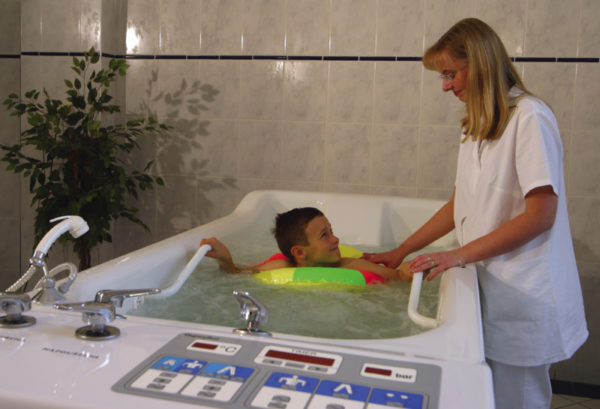
Возможности санаторно-курортного лечения
Санаторно-курортное лечение рекомендовано детям, страдающим АтД, в период ремиссий. Для лечения ребенка подбирается курорт с привычным климатом. Поездки на южные курорты оправданы не всегда.
Для детского организма поездка в другую климатическую зону – всегда стресс. Акклиматизация занимает около 10 дней. Рациональными могут считаться поездки на срок от месяца и более. Если очень хочется на солнце, выбирают детские санатории Кисловодска, Крыма и Краснодарского края.
Весь комплекс процедур предоставляют санатории Свердловской области («Леневка»), Пермского края («Ключи»), Соль-Илецка.
С помощью климатотерапии, грязелечения, радоновых и сульфидных ванн возможно на несколько лет забыть о рецидивах болезни.
Последствия и осложнения атопического дерматита у детей
При адекватном, своевременно начатом лечении есть вероятность избежать последствий. Обострения, лекарственная терапия с применением антибиотиков и кортикостероидов приводят к осложнениям процесса.
- Присоединение бактериальной инфекции. Зуд – постоянный спутник АтД. При расчесывании зудящих очагов заносится стрептококковая и стафилококковая флора. Уже через несколько часов после занесения инфекции появляются первые симптомы воспаления.
- Инфицирование эрозий и мокнущих ран. Достаточно ничтожного количества возбудителя для развития вирусной и микотической инфекции, требующие назначения антибиотиков.
- Дисфункции ЖКТ. Уничтожая инфекционных агентов, пероральные антибиотики отрицательно действуют и на полезную микрофлору ЖКТ. Результат – дисбактериоз, запоры, несварение желудка.
- Атрофия кожных покровов. Обычный результат применения антибактериальных средств. Может быть двух вариантов: кожа выглядит либо очень тонкой, либо толстой и грубой, покрытой корочками и струпьями.
В тяжелых случаях происходит одновременное присоединение грибковой, вирусной, бактериальной инфекции. Как следствие, развивается молочница, появляются герпетические высыпания, гнойные и экзематозные поражения кожи.
У 80 детей из 100 запущенный атипичный процесс приводит к развитию бронхиальной астмы, экземы Капоши, стоматиту, аллергическому риниту.
Профилактика АтД
Меры первичной профилактики направлены на предупреждение заболевания, начинаются они еще в период гестации. Из рациона будущей матери исключаются все продукты-агрессоры, своевременно предупреждаются и лечатся гестозы, минимизируется медикаментозная нагрузка на организм. Вторичная профилактика основывается на 4-х критериях:
- Правильном питании – исключении всех продуктов с высокой степенью аллергенности ведение дневника питания.
- Уходе за кожей – использовании нейтральных средств для купания, детских кремов, эмолентов.
- Укреплении иммунной системы – закаливании ребенка, приеме витаминов использовании пищевых продуктов с пребиотиками.
- Стабильном психологическом климате – поддержании нервной системы ребенка в спокойном состоянии, снижении стрессов и психоэмоциональных нагрузок.
Несмотря на возможные осложнения, благоприятное разрешение процесса прогнозируется более чем у 50%больных. У 1/3 детей АтД регрессирует и исчезает к 18 месяцам. У основного количества пациентов к 30-ти годам наступает полная ремиссия.
Прогноз и качество жизни больного зависят от полученных знаний о причинах заболевания, его развитии, симптомах, возможных последствиях, от выполнения всех назначений и рекомендаций лечащего врача.